博文
氢气吸入治疗脑瘤手术后脑水肿的临床试验【首医】
||
氢气用于胶质瘤患者脑水肿的随机对照试验【北京】
首都医科大学三博脑科医院
围术期氢气吸入对胶质瘤患者脑水肿及预后的影响:单中心随机对照研究

脑水肿是胶质瘤手术后发生的危及生命的并发症。目前没有针对脑水肿的非侵入性和特异性治疗方法。氢气是一种抗炎和抗氧化气体,在多种疾病中显示出治疗和预防效果,特别是在神经系统疾病中。本研究旨在确定氢气给药对胶质瘤手术后脑水肿的治疗作用及其机制。
方法:进行了一项单中心随机对照临床试验(中国临床试验注册号:ChiCTR-2300074362),氢(H)组的参与者通过吸入氢气比对照组(C)吸入氧气的参与者更快地缓解了术后脑水肿。
结果:出院前脑水肿体积在H组显著低于C组(p<0.05)。此外,H组脑水肿的消退速度高于C组,具有统计学意义(p<0.05)。手术3天后,H组的总睡眠时间更长,睡眠效率提高,睡眠潜伏期缩短,数字评分量表(NRS)得分更低(p<0.05)。
讨论:总之,氢气/氧气吸入有效减轻了胶质瘤患者的术后脑水肿。需要进一步的研究来了解氢气治疗作用的潜在机制。氢气有望成为未来脑水肿辅助治疗的新目标。
1 前言
脑水肿是由于大脑内液体过多积聚引起的病理性肿胀(1)。在肿瘤患者中,术后脑水肿是预后恶化和死亡率增加的独立危险因素(2)。许多研究报告称,神经炎症反应与脑水肿的发生和发展有强烈的相关性(3–5)。现有的脑水肿治疗缺乏特异性,主要需要侵入性程序,且存在副作用风险。这些治疗包括使用药物、侵入性手术、腰椎穿刺等(6, 7)。目前,对于非侵入性、高效且副作用小的治疗方法需求巨大。
氢气作为各种疾病的预防和治疗医疗气体(8)。由于氢气已被证明具有抗炎和抗氧化特性,最近氢气成为热门研究对象。氢气无色无味,目前研究未记录到氢气的任何毒副作用。氢气已广泛应用于皮肤癌、慢性阻塞性肺病(COPD)和败血症的治疗性研究。Yao等人(9)发现,用富氢盐水治疗可通过PINK1/Parkin介导的线粒体自噬改善心肌缺血/再灌注(MI/R)中的炎症反应和细胞凋亡。Zhang等人(10)发现,氢气可能有利于改善线粒体功能。Yan等还发现,吸入2%氢气3小时可能是治疗大鼠败血症诱导的肝损伤的有效策略。Nishijima等(11)进一步报告称,急性脑梗死患者对氢气治疗反应良好。这些发现表明,氢气气体具有广泛和普遍的应用(11)。最近的动物实验研究了氢气减轻创伤性脑损伤(TBI)大鼠脑水肿的能力,表明氢气可以保护神经元并减少大鼠的脑水肿(12, 13)。然而,据我们所知,还没有相关的临床试验报道。
本临床试验研究是一项单中心随机对照研究,目的是评估氢气治疗对胶质瘤患者手术后脑损伤脑水肿的有效性和安全性。探索氢气在神经学领域的治疗潜力,为将来氢气的临床应用建立坚实的研究基础。本研究旨在缩短住院时间,加速胶质瘤患者的术后恢复,并提供一种经济高效的脑水肿管理解决方案。
2研究方法
2.1 试验设计
这项随机对照临床试验于2023年8月至2023年10月在中国首都医科大学三博脑科医院进行。首例病例记录于2023年8月4日。该研究获得了首都医科大学三博脑科医院医学伦理委员会的批准(批准号:IRB2020-YX-061-01),并在中国临床试验注册处注册(注册号:ChiCTR2300074362)。从患者或其家属那里获得了书面同意。
2.2 研究受试者
该研究是在符合以下纳入标准的接受胶质瘤手术的患者上进行的:(1)根据美国麻醉医师协会(ASA)指南分为I级或II级的患者;(2)年龄大于18岁的患者;(3)首次接受手术且未接受过放疗或化疗的患者;(4)已签署知情同意书的患者。排除标准如下:(1)严重肝肾功能不全的患者;(2)怀孕或哺乳期妇女;(3)在实验过程中要求退出的患者;(4)患者改变治疗方案或拒绝手术治疗;(5)计划外的第二次手术或可能出现威胁患者生命的严重并发症;(6)对氢气过敏的参与者;(7)有精神疾病史;(8)患者或其家属要求退出研究。
2.3 随机化
随机化基于计算机生成的分配序列,并通过密码保护的加密网页界面进行。1:1的分配序列按研究地点分层,并使用4、6和8的置换随机块大小。
2.4 试验程序
患者被随机分为两组。一组是对照组(C组),通过鼻导管给予33.3%的氧气(0.5升纯氧与2.5升空气混合)。另一组是氢气组(H组),通过氢吸入装置使用鼻导管接受66%氢气和33.3%氧气的混合气体。使用了氢/氧发生器(AMS-H-03;上海潓美医疗科技有限公司)。两组每天接受气体给药超过2小时。所有患者在入院后开始各自的气体吸入治疗。
收集了患者的一般资料,如年龄、性别、体重、身高、ASA分级、合并症和药物状态。在手术前记录了肿瘤的大小、位置以及是否存在脑水肿。所有患者在手术前2小时禁止摄入清澈液体(如水或电解质饮料)和8小时禁止摄入固体食物。所有患者通过静脉接受全身麻醉。通过成功穿刺桡动脉实现侵入性动脉监测。在手术过程中,维持双频指数(BIS)监测在40-60之间。还观察和记录了手术方法、手术时间、失血量、尿量和输液量。术后通过静脉自控镇痛给予舒芬太尼0.03μg/kg/h和奥丹西隆0.3mg进行镇痛。
手术后,每位患者被送入术后重症监护室(ICU),根据患者的病情和ICU医生的建议决定拔管时机。转入普通病房后,H组患者继续接受66.7%氢气和33.3%氧气的混合气体,对照组(C组)患者也继续接受相同持续时间的氧气,直到出院。
2.5 结果测量
我们的主要结果是评估脑水肿体积的变化。使用Radiant DICOM Viewer软件评估脑水肿的体积。该软件使我们能够从多个时间点的计算机断层扫描(CT)图像计算水肿体积:入院后(D1)、手术前(D2)、手术后24小时(D3)、手术后72小时(D4)、手术后7天(D5)和出院前(D6)。每位患者在指定时间点进行CT扫描,并将图像上传到Radiant DICOM Viewer。使用该软件,我们在每个CT切片上识别并勾画出肿瘤周围的水肿。两位独立的、受过训练的神经放射科医生手动勾画水肿区域,他们对临床数据和分组情况不知情。软件然后通过将每个CT切片上的水肿区域相加并乘以切片厚度(0.5mm)来计算水肿体积。总水肿体积是包含水肿的所有切片体积的总和。为了可靠性,两位神经放射科医生独立进行这些测量,每位患者的最终水肿体积是两次测量的平均值。对于形状不规则的肿瘤或术后腔隙的患者,我们使用减法,计算感兴趣区域的总体积,然后减去肿瘤或术后腔隙的体积以分离出水肿体积。两位神经放射科医生之间的任何测量差异都通过讨论和共识解决。这种详细而系统的方法确保了我们的结果既可靠又可重复(图1)。
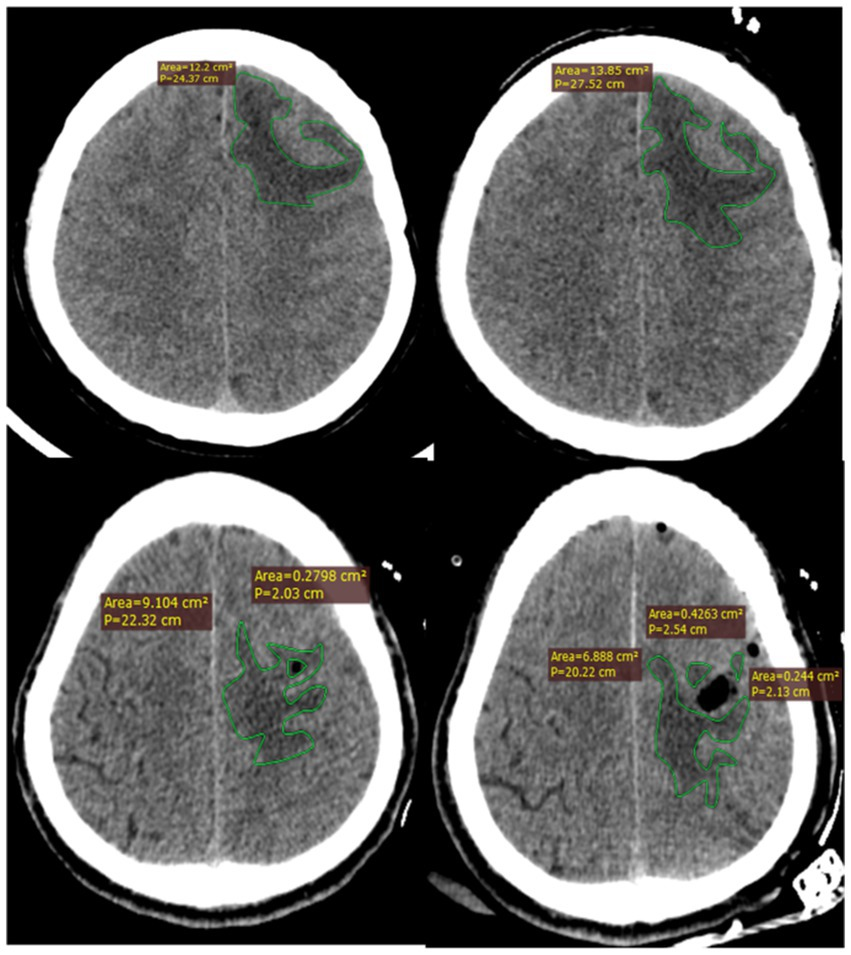
图1. 使用RadiAnt软件测量脑水肿的方法。
随后监测了次要结果。睡眠质量使用SC-500TM系统(北京博实联科技有限公司)进行评估。观察时间点包括入院后(D1)、手术前(D2)、手术后24小时(D3)、手术后72小时(D4)和手术后7天(D5)。数字评分量表(NRS)分数在手术后24小时(D1)、手术后48小时(D2)和手术后72小时(D3)进行测量。关键血清学指标,包括C反应蛋白(CRP)、白细胞计数(WBC)、中性粒细胞与淋巴细胞比率(NLR)和单核细胞与淋巴细胞比率(MLR),在手术前(D2)和手术后24小时(D3)进行测量。其他次要结果包括术后住院时间、ICU停留时间、ICU插管时间、手术时间、术后肺部并发症、术后深静脉血栓和其他并发症。
2.6 评估与分析
图像评估和分析由两位接受过CT扫描中检测脑水肿专门培训的独立神经放射科医生进行。两位放射科医生对临床数据和分组情况均不知情。脑水肿体积确定为两位放射科医生使用软件计算的体积的平均值。水肿体积通过将每层的水肿面积相加并乘以层厚(0.5mm)获得。此外,不规则水肿体积通过减去肿瘤(或术后腔隙)体积来计算(图1)。
2.7 样本量计算
在我们之前的研究中,出院前水肿消退率为30%。本研究中氢气吸入后出院前脑水肿消退程度估计可达到60%。显著性水平和统计功效分别设定为0.05和80%。考虑到失访率为0.2,共招募了100名患者(n=50)。
2.8 统计分析
分类变量以患者数量和百分比表示。连续变量以均值和标准差(SD)表示。数值变量使用非配对t检验进行分析。分类变量使用χ2检验进行分析。P<0.05作为统计显著性的阈值。为了评估平均吸入持续时间与脑水肿体积和睡眠质量之间的关联,采用了曲线估计方法。统计分析使用SPSS 26.0和GraphPad Prism 5.0软件进行。
3 研究结果
从2023年8月到2023年10月,共有100名成人进行了资格评估。其中,11名患者拒绝接受吸入治疗。此外,89名患者被随机分配到H组(66.7%氢气和33.3%氧气的混合气体)或C组(33%氧气组)。还有7名患者未接受手术。此外,4名患者错过了CT扫描。值得注意的是,75名患者参与了主要分析。然后,有3名患者未完成随访。最后,75名患者被纳入了按协议分析(图2)。
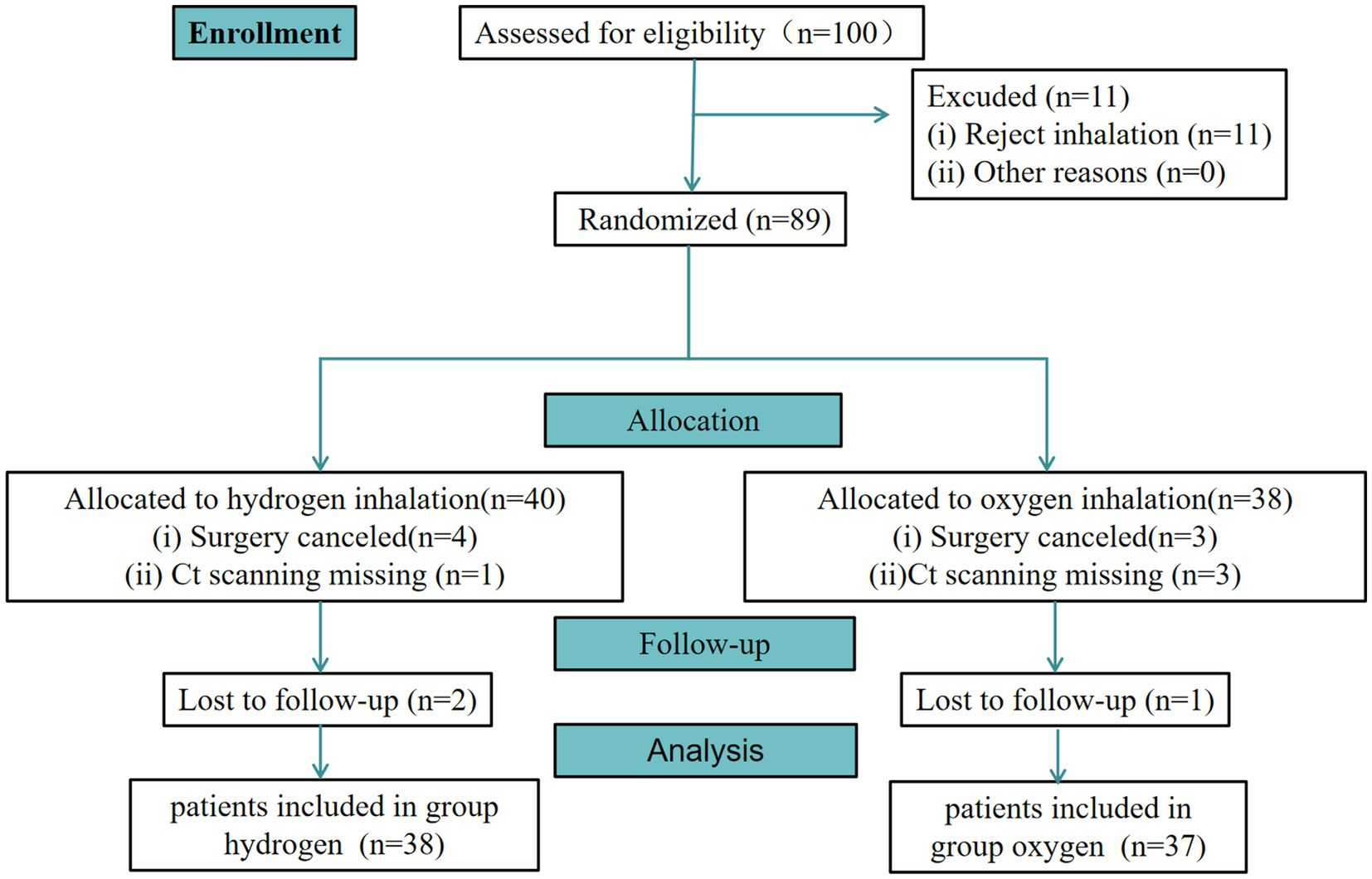
图2. 参与者纳入流程图。
表1、表2显示,两组在术前人口统计信息、术中一般状态或肿瘤位置方面没有显著差异。两组在手术前、手术期间和手术后的甘露醇剂量也没有显著差异(表3)。
表1.75例神经胶质瘤患者的基线特征。
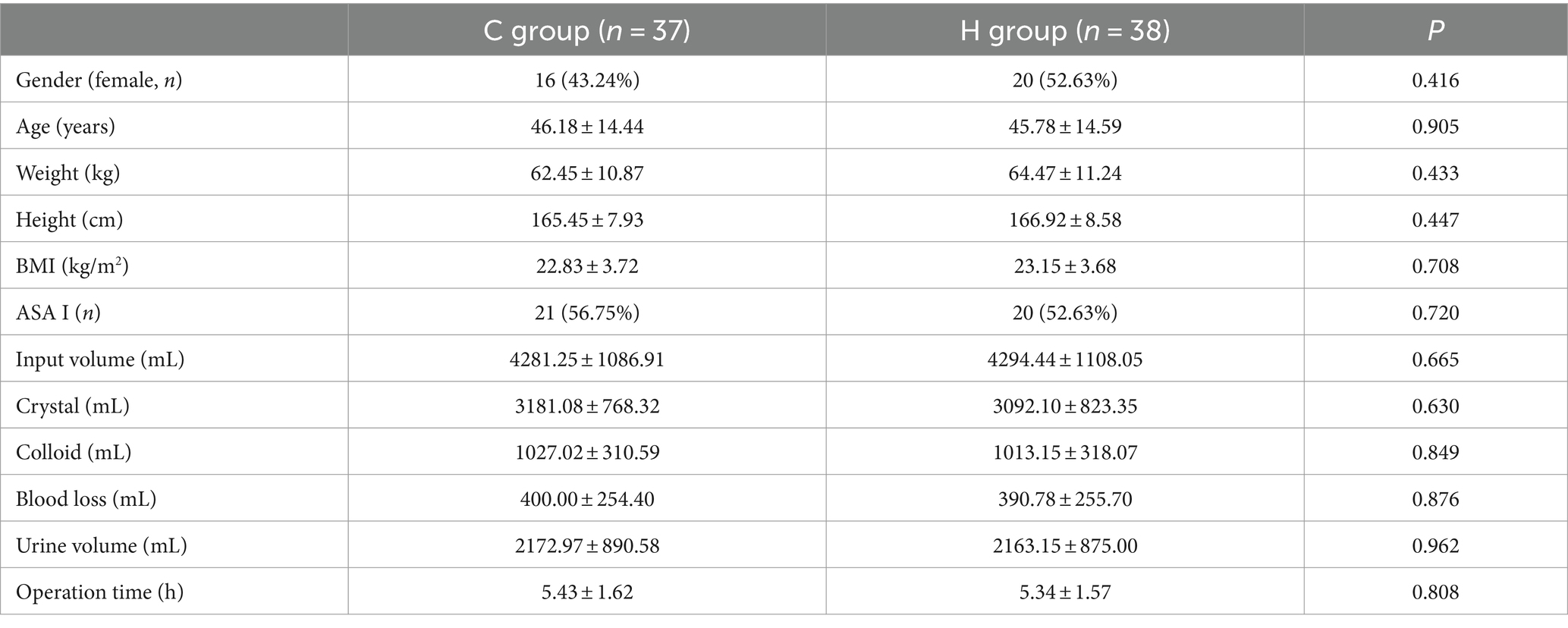
表2.肿瘤相关信息。
表3. 75名胶质瘤患者围手术期甘露醇剂量。
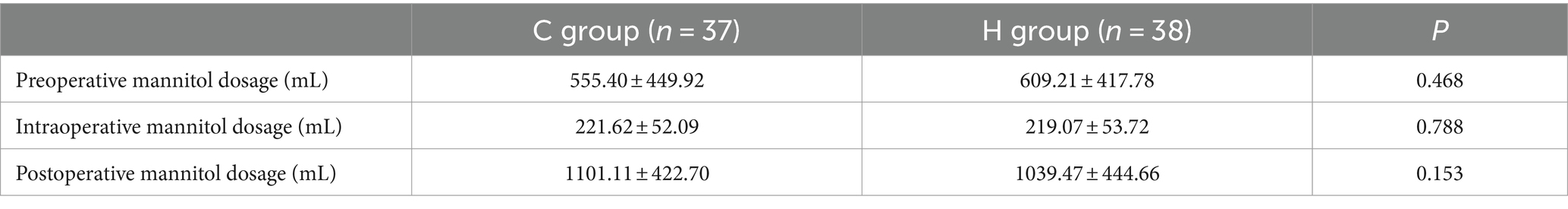
两组所有患者在入院后、手术前、手术后1天、3天和7天以及出院前均进行了CT扫描。两位主治神经外科医生测量并记录了每位患者的脑水肿体积,随后计算了平均值。在出院前,两组之间的脑水肿体积存在显著差异(p<0.05)。比较两组在手术后第3天和第7天及出院前的水肿消退率发现,H组在出院前一天的消退率显著高于C组(p<0.05)。图1展示了如何使用Radiant DICOM Viewer软件计算大脑水肿体积。表4呈现了两组在手术前后相应时间点的脑水肿体积。出院前的脑水肿体积具有统计学意义(p<0.05;表5)。
表4.75例脑胶质瘤患者的脑水肿体积。
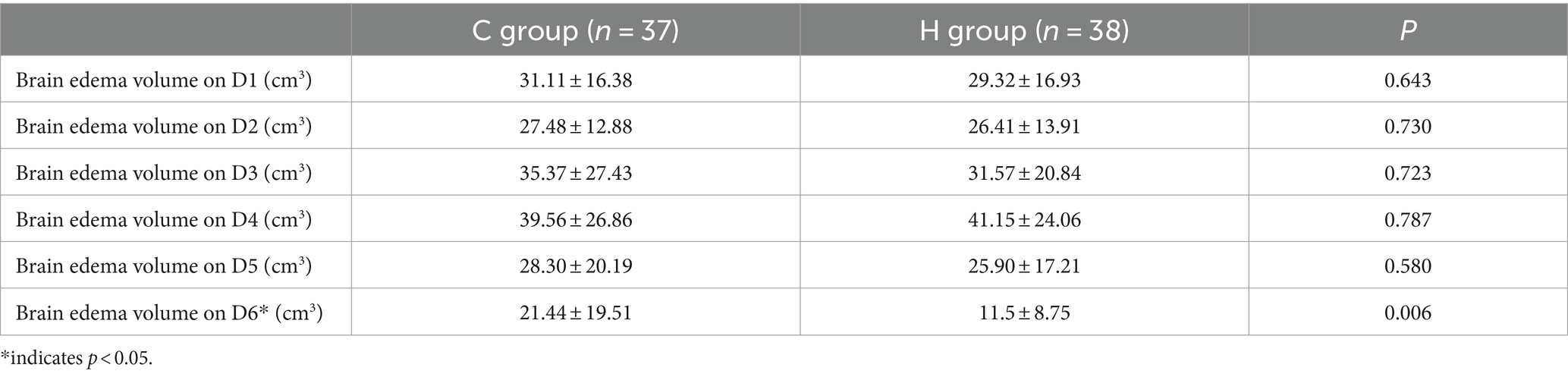
表5.术后脑水肿恢复率。
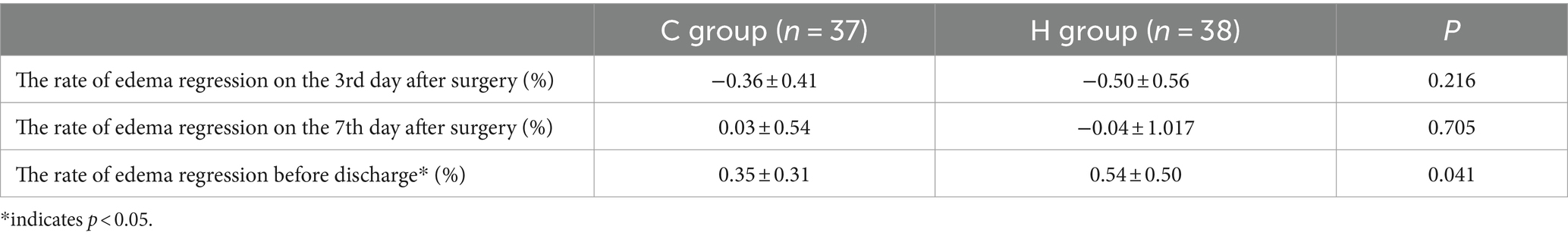
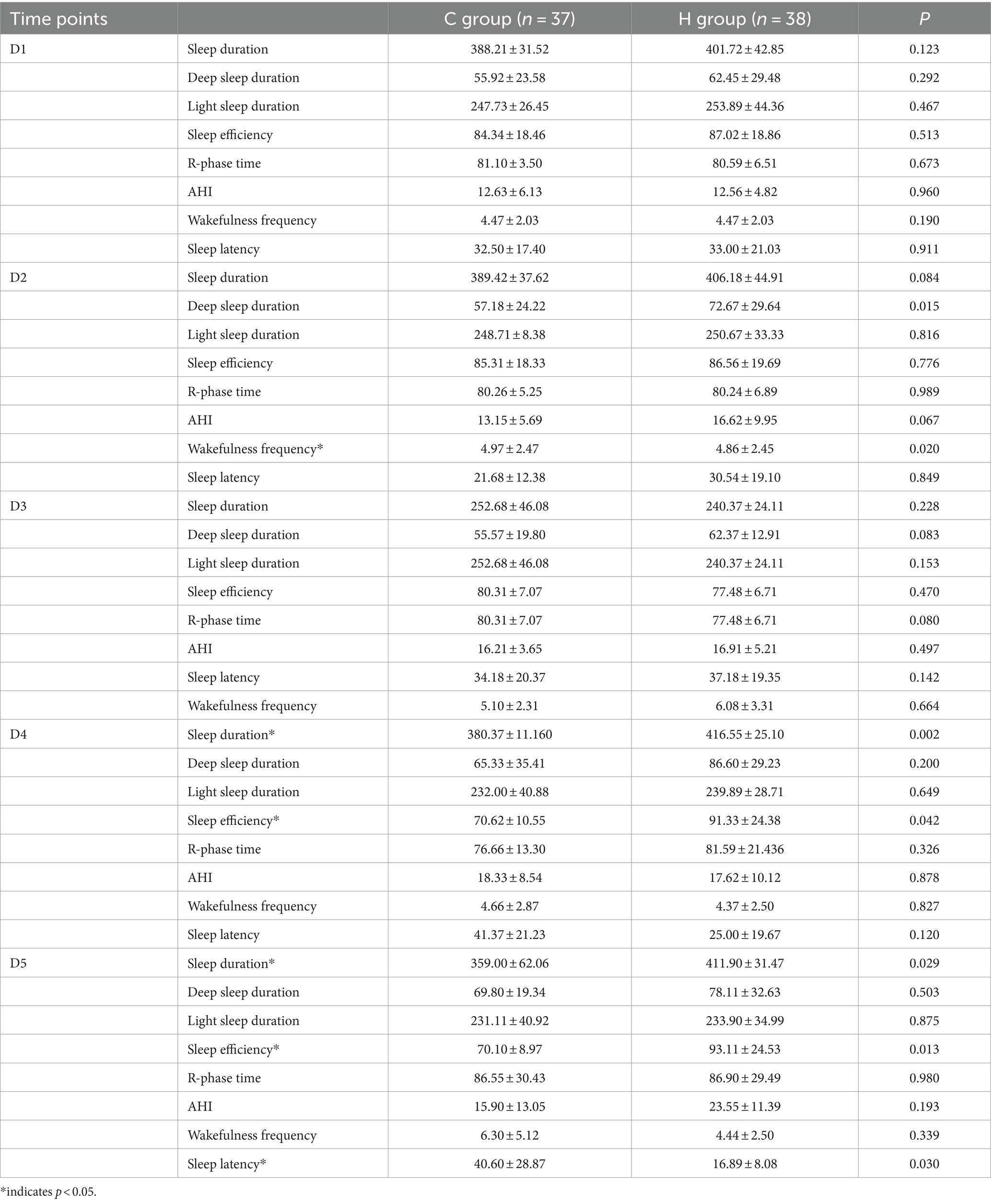
在监测两组之间的睡眠模式时,入院后的睡眠数据没有统计学上的显著差异。然而,与C组患者相比,H组患者在D2、D4和D5的深度睡眠时长和睡眠效率显著增加(p<0.05;表6)。
表6.两组间睡眠参数比较。
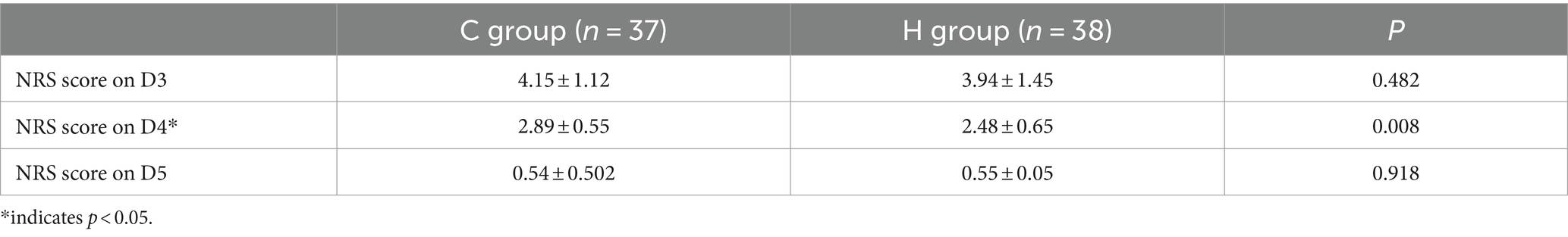
H组NRS评分在D4时低于C组,差异差异有统计学意义(p < 0.05;表7)。
表7.75例神经胶质瘤患者的NRS评分。
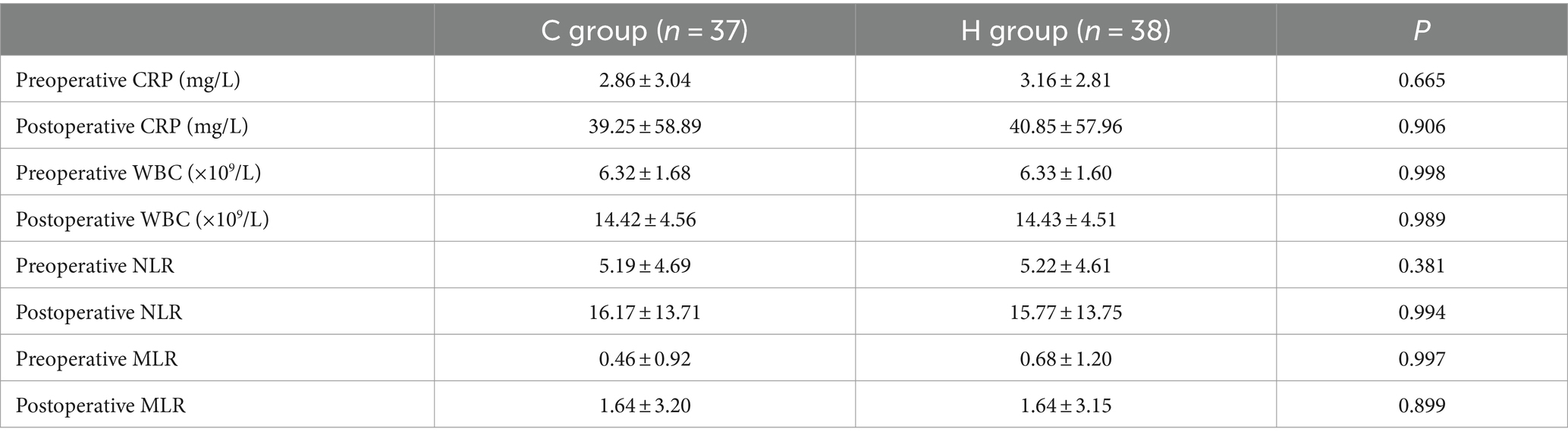
两组间CRP、WBC、NLR、MLR的实验室评价结果差异无统计学意义(表8)。
表8.75例神经胶质瘤患者的实验室检查结果。
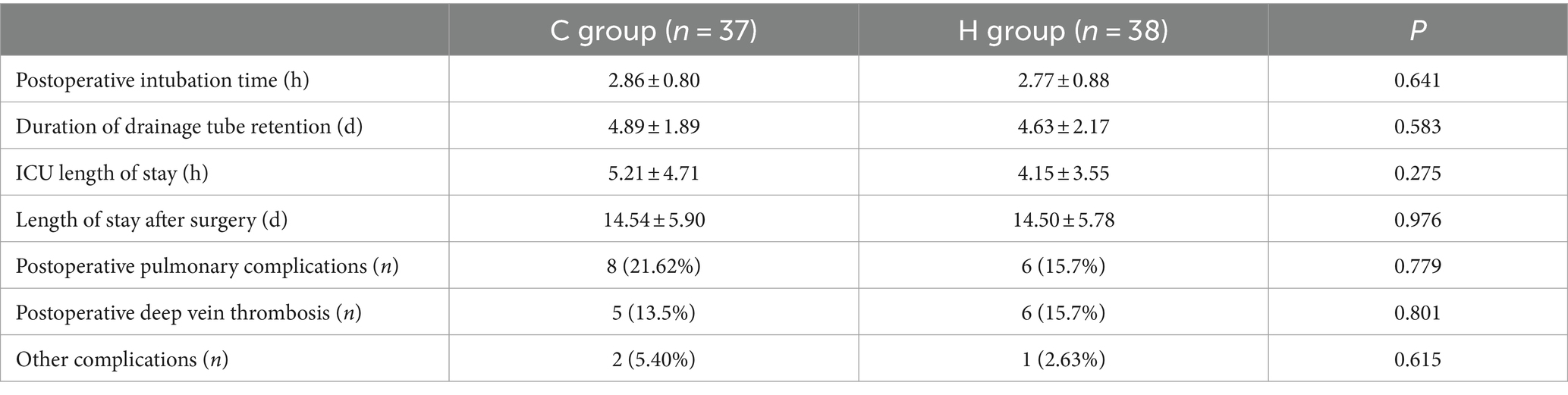
两组患者术后住院时间、住院时间、插管时间、手术时间、术后肺部并发症、术后深静脉血栓形成等并发症均无统计学意义的差异(表9)。
表9.并发症和其他康复相关指标。
我们对吸入时间与睡眠、脑水肿的相关性进行了相关性分析。H组患者按吸入时间进行分层(图3)。结果发现,每天吸入氢气约5小时的患者在出院前一天的脑水肿体积最小。同样,每天吸入约5小时的患者的睡眠效率也高于其他组(图4)。

图3.H组患者按平均吸入时间进行分组。
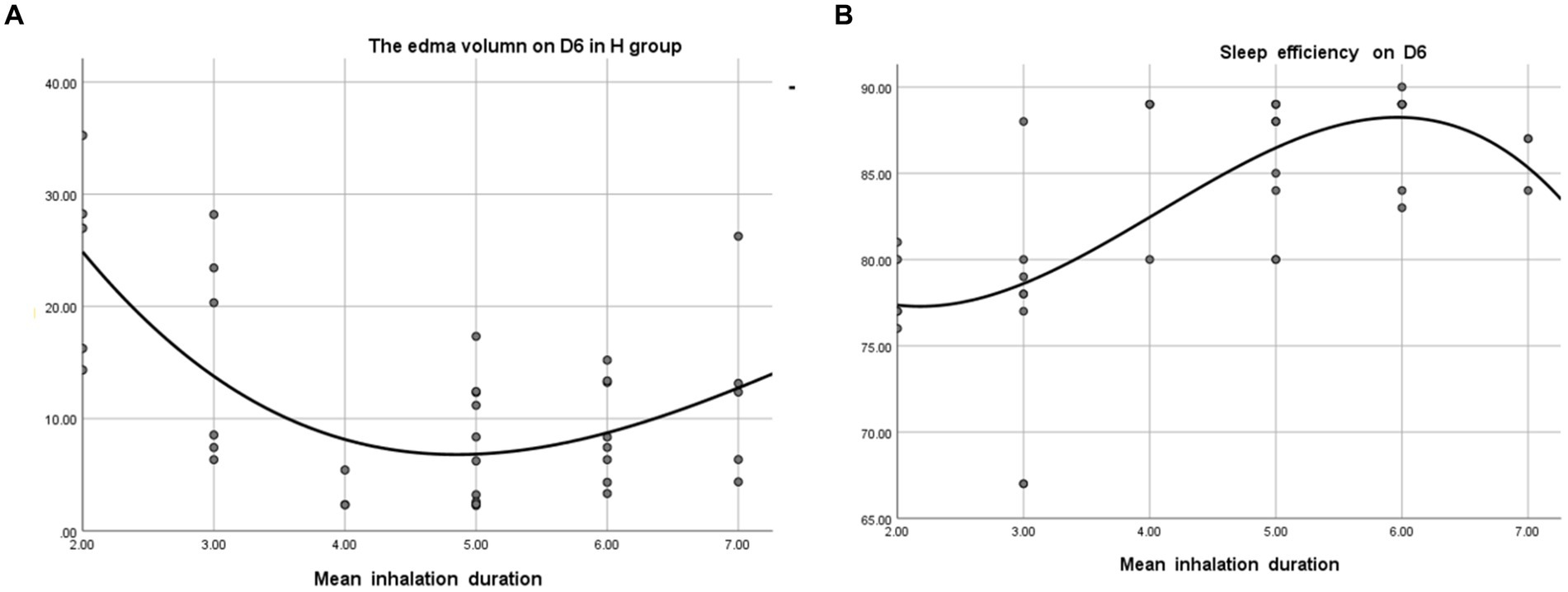
图4.平均吸入时间与脑水肿体积和睡眠质量的关系。(A)H.R2组D6时水肿体积与平均吸入时间的关系。H.R2组=为0.446。(B)H组D6时睡眠质量与平均吸入时间的关系。R2=0.487。
4 讨论
本研究探讨了氢气吸入对胶质瘤手术后脑水肿的治疗效果,旨在解决这一领域对非侵入性和有效治疗手段的迫切需求。主要结果显示,与C组相比,H组术后脑水肿体积显著减少,表明氢气疗法在缓解脑水肿方面的潜在有效性。
尽管MRI是诊断脑水肿的常用工具,但其在脑部手术后不久的应用可能伴随挑战。Fan等人发现,在手术后早期使用CT测量脑水肿体积是可靠的(14)。学者们证明CT可以检测和量化脑水肿,并报告其与MRI有显著相关性(15)。因此,CT扫描方便、快速、准确且可靠,突显了其广泛应用。
越来越多的证据表明,氢气是一种强效的治疗气体,无论施用的浓度如何。中国国家卫生健康委员会最近推荐使用氢气和氧气混合吸入治疗COVID-19(16)。其有效性也在老年患者术后谵妄(POD)中进行了检验。本研究的结果显示,氢气吸入可以通过减少炎症反应预防老年非心脏患者的POD(17)。此外,Xie等人发现,氢气治疗可以通过增加miR-21表达改善TBI患者的神经预后(18)。值得注意的是,吸氢的TBI小鼠有更好的神经预后。这可能是因为氢气具有快速细胞扩散的特性,表明它可以轻易地通过血脑屏障扩散并缓解脑水肿。其抗氧化特性可能在改善脑水肿、增加血脑屏障通透性及减少脑水肿体积方面发挥作用(19)。另一项研究证明,氢气水对治疗早期TBI小鼠有益(20)。先前的研究建议,氢气吸入可以显著抑制炎症并降低POD的发生率,从而大幅减轻术后CRP水平(21)。这些数据表明,氢气的治疗用途广泛,适用于包括脑水肿在内的多种神经系统疾病。鉴于其广泛的应用性、低副作用发生率和高渗透性,氢气可能是减少脑水肿体积和提高睡眠质量的极其有效的药物。
尽管氢气在许多神经系统疾病中的抗炎和抗氧化作用已被证实(22, 23),但仍有未解之谜。在未来的研究中,我们将指出氢气是否通过维持线粒体稳态在神经元中发挥保护作用。据报道,线粒体功能障碍是TBI后神经功能障碍的重要原因(24),我们已经设计了体内和体外实验来阐明氢气的治疗功能。此外,本研究揭示了H组睡眠质量的改善,表现为与C组相比深度睡眠时间延长和睡眠效率增加。虽然这些效果的确切机制仍需进一步调查,但氢气对神经炎症和氧化应激的调节作用可能导致睡眠模式的改善,反映了其对神经功能的广泛影响(11)。
然而,尽管本研究观察到有希望的治疗效果,但必须承认存在一定的局限性。脑水肿体积评估的主观性以及氢气吸入机的独特设计可能引入潜在的偏差,强调了未来研究需要严格的方法论。此外,尽管氢气疗法在减少脑水肿和改善睡眠方面显示出疗效,但它并未影响其他术后结果或并发症,强调了胶质瘤手术恢复的复杂性。
5 结论
本研究的发现为氢气吸入疗法在缓解脑水肿方面的有效性和安全性提供了理论基础。因此,氢气吸入可能是辅助治疗脑水肿的一种可行方法。
https://blog.sciencenet.cn/blog-41174-1443168.html
上一篇:GLP-1的益处远不是减肥
下一篇:微生物组的宿主控制:机制、进化和疾病