博文
氢气吸入对脑外伤后脑损伤的治疗作用
|
转发请不要标注原创!
点评:药物的效果和剂量相关,气体剂量等于组织分压,因此要提高气体剂量,最好的办法就是提高分压。提高分压有两种方法,增加目标气体比例或浓度,增加使用时的环境压力。例如,2%比1%的氢气,剂量大约增加1倍;同样浓度的氢气,在2个大气压下,大约可以增加1倍分压。值得注意的是,两种方法是完全等价。例如本研究将1.3%氢气增加到2个绝对大气压下使用,这和吸入2.6%的氢气浓度完全等价。而在空气中2.6%的氢气不会燃烧,这也没有安全性意义。假如氢气需要6%才能有效,但这种浓度有燃烧风险,可以用3%的氢气增压到2个大气压,氢气剂量相当于常压的6%;或者把2%的氢气增压到3个大气压,剂量也相当于常压的6%。而后者的安全系数增加非常多,因为即使在高压下,2%的氢气也不会燃烧。本研究的基本逻辑是根据日本的高压气体安全法,氢气浓度不应该超过其燃烧浓度4%的1/3约1.3%,这样的浓度可能没有达到理想剂量,需要高压增加分压。
总之,本研究采用高压进行实验,完全没有必要。当然这不影响结论,脑损伤后30分钟开始吸入2.6kPa氢气90分钟能有效治疗脑外伤继发性脑损伤。这和高压没有关系!
背景:创伤性脑损伤(TBI)的病理生理机制是由最初的物理损伤和随后的生化损伤(二次脑损伤)引起的。氧化应激在二次脑损伤中扮演了重要角色,因此氢气疗法可能对TBI有效。氢气在2%或更高浓度时显示出最佳效果,但以氧气混合的气瓶形式使用时,浓度只能达到1.3%,这可能不够有效。氢气的分压与压力成正比增加,因此高压氢疗法(HBH2)比常压下更有效。
方法:共有120只小鼠被分为三组:TBI + 非治疗组(TBI组;n = 40),TBI + HBH2组(n = 40),和非TBI + 非治疗组(假手术组;n = 40)。TBI和TBI + HBH2组接受了由控制性皮质冲击引起的中度脑挫伤。TBI + HBH2组在TBI后30分钟接受了2个大气压的高压氢疗法,持续90分钟。评估了脑水肿、受伤海马中的神经细胞损失、神经功能和认知功能。
结果:TBI + HBH2组显示出显著减少的脑水肿(p < 0.05)。在第28天,TBI + HBH2组残留的海马神经元数量显著更多(p < 0.05)。神经学评分和行为测试表明,TBI + HBH2组在第14天的超活跃性显著减少(p < 0.01)。
结论:高压氢疗法可能对脑外伤后的二次脑损伤有效。
Otsuka Y, Tomura S, Toyooka T, Takeuchi S, Tomiyama A, Omura T, Saito D, Wada K. Hyperbaric hydrogen therapy improves secondary brain injury after head trauma. Undersea Hyperb Med. 2023;50(4):403-411.
前言
与创伤性脑损伤(TBI)相关的神经功能障碍是由物理性脑损伤(如脑挫伤)造成的原发性脑损伤和继发性脑损伤(如随后的缺氧、血脑屏障破坏和氧化应激)共同引起的[1]。针对原发性脑损伤的医疗治疗难以捉摸,神经预后的好坏取决于治疗是否能够阻止继发性脑损伤随时间的进展和恶化[2]。人们认为继发性脑损伤主要是由氧化应激引起的[3]。一旦大脑遭受物理损伤,就会伴随着细胞损伤发生过量的钙离子释放,这会导致活性氧物种(ROS)的产生增加和生理抗氧化能力的减弱[3]。由于大脑的高氧气需求和其他组织相比低的抗氧化活性[4.5],大脑对氧化应激特别敏感,DNA、脂质和蛋白质的过氧化作用会导致神经退行性疾病[6,7]。基于上述理由,我们假设通过抗氧化剂治疗早期预防继发性脑损伤的恶化可能对与TBI相关的神经功能障碍有效。
氢气最近被认为是一种治疗性抗氧化剂。传统上认为氢气是惰性的,但现在已明确,氢气在体内与羟基自由基反应生成水。2007年,日本有报道称,在大鼠模型中吸入氢气显著减轻了缺血再灌注损伤[8],此后,氢气作为多种疾病包括TBI的治疗剂被广泛研究[3,7,9]。氢气具有其他抗氧化剂所没有的一些优势,例如其合适的还原能力和高扩散性[4]。
人们认为,要使氢气治疗有效,必须在适当的时间在目标器官中存在足够的氢气。已有报告指出,在受伤后立即吸入2%或更高浓度的氢气对于针对大脑最有效,因为在这个时期氧化应激达到最大[8,10]。氢气的临床应用通常采用氢气和氧气的混合物,但由于氢气被归类为易燃气体,《高压气体安全法》将这种形式的氢气浓度限制在1.3%(低于爆炸下限的三分之一)[11]。因此,使用混合氢/氧气瓶的氢气吸入治疗可能不是最有效的。假设气体的效果取决于其分压,我们假设在高压环境中进行氢气治疗可能有助于实现相当于在大气压下吸入高浓度氢气的效果。我们报道了在TBI后某个时间点进行高压氢气疗法(HBH)的效果调查。
实验方法
本实验经国防医科大学动物实验伦理委员会批准(批准号19015)。
动物模型制备
共计使用120只动物,六至七周龄的雄性C57BL/6小鼠(日本SLC公司,静冈县滨松市,日本)随机分为三组:TBI+非治疗组(TBI组 n=40),TBI+HBH组(n=40),非TBI+非治疗组(假手术组 n=40)。实验过程中无动物死亡。使用受控皮质冲击(CCl)装置(ImpactOne; Leica Microsystems, Inc., Richmond, Illinois, 美国)在TBI组和TBI+HBH组中制造中度脑挫伤。人类的中度TBI根据格拉斯哥昏迷评分(GCS)定义为9-12分[12],但这难以应用于动物模型,因此我们参考以往文献[13],决定将“中度”定义为颅颈不稳定状态(CC),在这种状态下会出现明显的神经功能异常,但在一周内消失。简而言之,在异氟醚全身麻醉下(诱导3%,维持2%),在左侧顶骨区域(前囟和后囟的中点,中线左侧2mm)进行直径5mm的开颅手术,使用穿孔器(RS9200; Roboz Surgical Instrument Co., Inc.Gaithersburg, Maryland, 美国),然后在开颅中心使用立体定向冲击器造成脑挫伤(3mm平尖,速度6.0米/秒,深度1.5mm,停留时间0.1秒)。TBI后30分钟,动物被带入密封舱室(P5100;Barotec Hanyuuda, Tokyo, Japan),对于TBI+HBH组,用混合氢气(H2 1.3%, O2 21%, N2 77.7%;Saisan Co..Ltd.Saitama, Japan)以10L/分钟的速率冲洗舱室1分钟,然后加压至2大气压,在2L/分钟的通气条件下保持90分钟的高压。加压和减压过程各持续10分钟。TBI组在相同的舱室内在大气条件下保持110分钟。假手术组的处理方式与TBI组相同,除了不诱导TBI。HBH按照上述方式仅执行一次。模型详情见图1。
脑水肿评估
TBI后24小时,评估脑水含量(每组n=8)。小鼠通过颈椎脱臼法安乐死,然后在冰上取出大脑,分为左右半球,每个半球立即用铝箔包裹并称重(湿重)。然后将它们放入100℃的烤箱中干燥48小时并再次称重(干重)。不适合评估的标本被排除在外(例如,提取时有缺陷的),每组评估了七只。评估由盲法检查员进行。脑水含量(BWC)按以下公式计算:BWC (%) = (湿重 - 干重) / 湿重 x 100
组织学评估
小鼠通过三种麻醉剂(0.3 mg/kg medetomidine,4.0 mg/kg midazolam和5.0 mg/kg butorphanol)腹腔注射深度麻醉后,进行冰冷4%甲醛磷酸盐灌注固定。然后取出大脑,在相同的固定液中浸泡过夜。大脑被切成以伤点为中心的3mm厚的冠状切片,并浸入70%乙醇中。然后将标本石蜡包埋,并制备成2um厚的切片。使用BZX710荧光显微镜由两名独立研究者进行组织学评估,并取平均值作为参数。
白蛋白免疫染色
第1天,按先前描述的方法进行白蛋白免疫荧光染色(每组n=8)[14]。切片与一抗(AntiALB, RabbitPoly: Gene Tex, GTX102419; 1:200)在湿润的盒子里4℃过夜孵育。对于荧光染色,切片与二抗Alexa flour标记的山羊抗兔抗体(Abcam, ab150083; 1:500)孵育。然后测量阳性细胞区域和整个脑切片的面积。我们用白蛋白泄漏率作为血脑屏障(BBB)破坏的指标;白蛋白泄漏率(%) = 阳性细胞区域面积 / 整个脑切片面积。
尼氏染色
在TBI后第7天和第28天,用尼氏染色评估存活的神经元细胞(每组n=8)。载玻片用1%甲紫溶液(Siama Aldrich)染色20分钟,然后用95%乙醇脱色。使用受伤侧海马CA3区与非受伤侧阳性细胞的比率进行评估。阳性细胞指的是排除退化神经元的锥体细胞(图4中的箭头)。左右侧脑室大小差异超过20%的标本被排除,不适合评估。每组评估五到七个样本。
神经学评估
在TBI后第1、3、7、14和28天,通过改良神经严重程度评分(mNSS)评估神经学(每组n=8)。测试包括以下10个类别,从0(正常)到10(最严重)评分:1)出现偏瘫;2)在3cm宽的平台上行走;3)在2cm宽的平台上行走;4)在1cm宽的平台上行走;5)在1cm宽的平台上保持平衡;6)在直径0.5cm的圆形平台上保持平衡;7)在2分钟内从直径30cm的圆圈中逃脱;8)直线行走;9)对大声噪音的反应;10)探索行为的丧失[13]。
行为实验
在TBI后第7、14和28天进行评估(每组n=8)。使用开放场测试来筛查一般运动功能、异常行为和类似焦虑的行为。使用Y迷宫测试来评估短期工作记忆。神经学评估和行为实验由盲法检查员执行并记录。
统计分析
使用Prism 8(GraphPad Software, San Diego, California. U.S.)进行统计分析。实验中用于统计分析的所有值都是三组比较(三组;TBl组,TBI+HBH组和假手术组)。数据通过单因素方差分析后,采用Tukey Kramer多重比较程序进行分析。数据以均值±标准误差表示。统计显著性认为p<0.05。

研究结果
血脑屏障破坏和脑水肿
与假手术组相比,TBI组和TBI+HBH组的白蛋白泄漏率显著更高(分别为p<0.0001和p<0.001),但与TBI组相比,TBI+HBH组的白蛋白泄漏率显著更低(p<0.05)(图2)。与假手术组相比,TBI组和TBI+HBH组都显示出增加的脑水含量(分别为p<0.01和p<0.05),但与TBI组相比,TBI+HBH组的脑水含量显著受到抑制(p<0.05)(图3)。
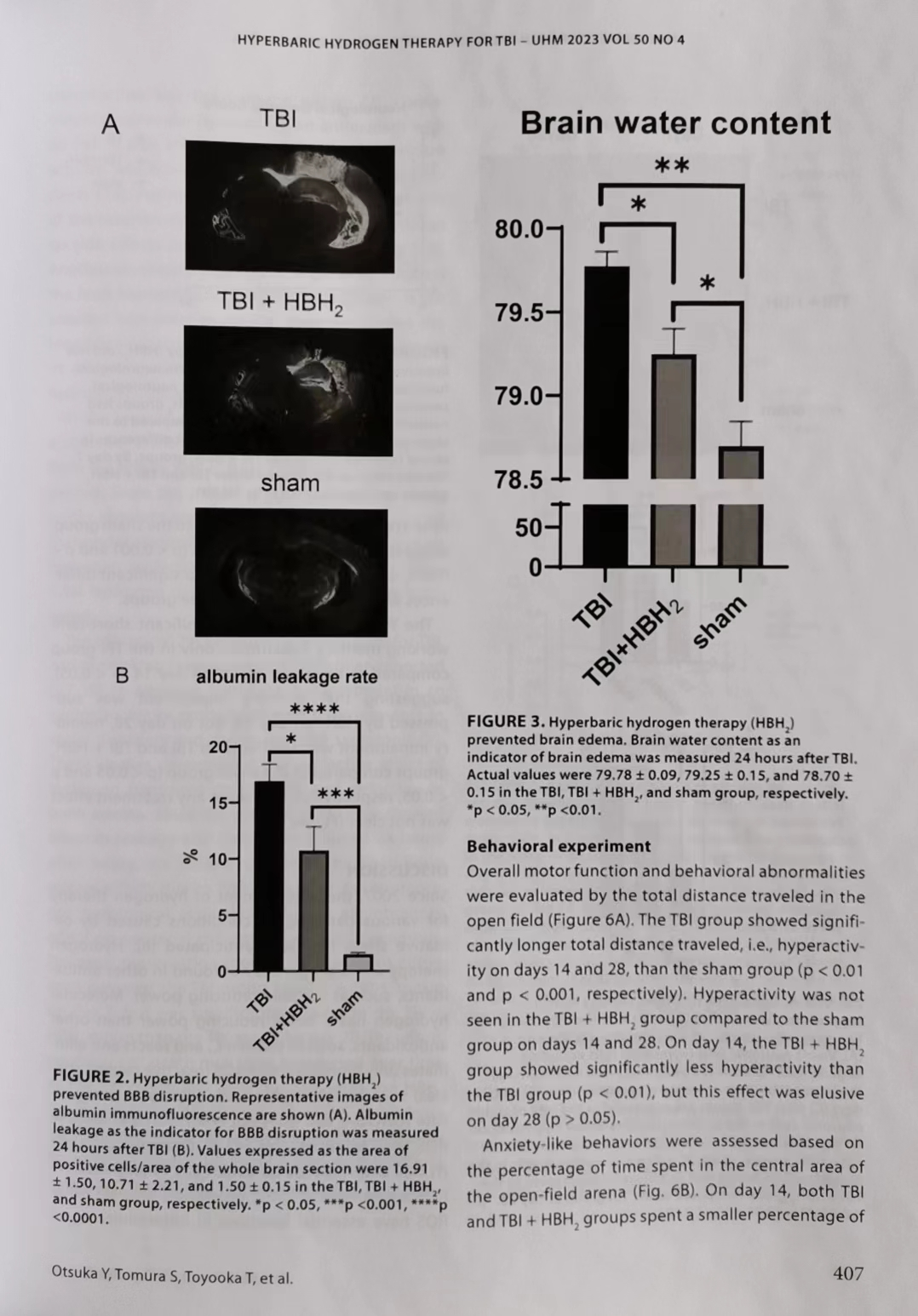
组织学评估
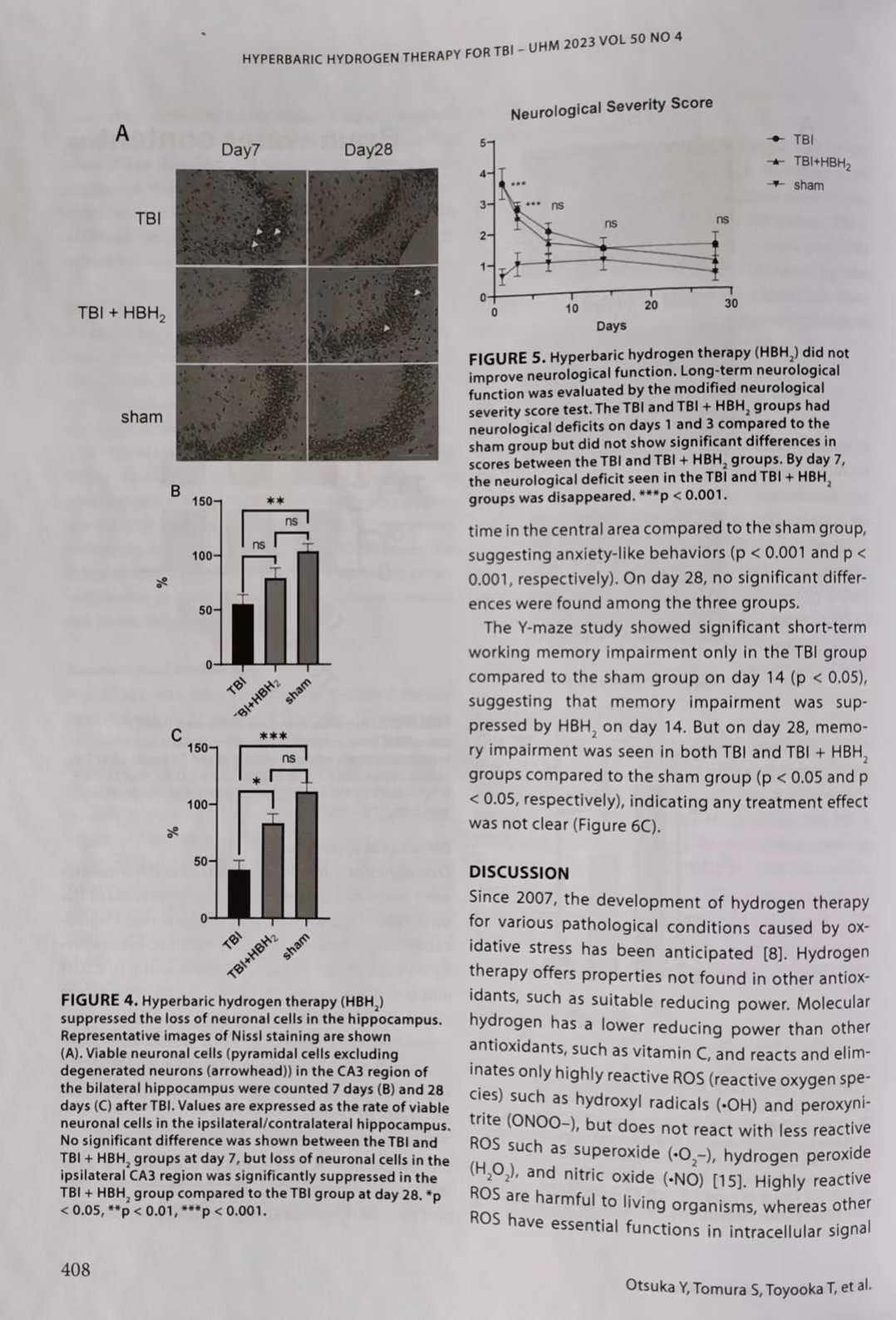
在CA3区域的受伤海马,与假手术组相比,TBI组在第7天和第28天显示出显著的神经元丢失(分别为p<0.01和p<0.001)。相比之下,TBI+HBH组在第7天和第28天与假手术组没有显著差异。TBI+HBH组与TBI组相比,在第7天的神经元丢失没有显著差异(p=0.13),但在第28天显示出显著较少的神经元丢失(p<0.05)(图4)。
神经学评估
与假手术组相比,TBI组和TBI+HBH组在第一天和第三天显示出显著更高的mNSS,即更糟糕的神经状态(分别为p<0.01和p<0.01)。但在第7天后,三组之间的mNSS没有显著差异。在观察期间,TBI组和TBI+HBH组之间没有发现显著差异(图5)。
行为实验
通过开放场中行进的总距离来评估总体运动功能和行为异常(图6A)。与假手术组相比,TBI组在第14天和第28天显示出显著更长的总行进距离,即超活跃(分别为p<0.01和p<0.001)。与假手术组相比,TBI+HBH组在第14天和第28天没有出现超活跃。在第14天,与TBI组相比,TBI+HBH组显示出显著较少的超活跃(p<0.01),但这种效果在第28天不明显(p>0.05)。
基于在开放场中央区域停留时间的百分比来评估类似焦虑的行为(图6B)。在第14天,与假手术组相比,TBI组和TBI+HBH组在中央区域停留的时间比例较小,表明类似焦虑的行为(分别为p<0.001和p<0.001)。在第28天,三组之间没有发现显著差异。Y迷宫研究显示,仅在第14天,与假手术组相比,TBI组显示出显著的短期工作记忆受损(p<0.05),这表明记忆受损被HBH抑制。但在第28天,与假手术组相比,TBI组和TBI+HBH组都显示出记忆受损(分别为p<0.05和p<0.05),表明任何治疗效果不清楚(图6C)。

讨论
自2007年以来,人们一直期待利用氢气治疗由氧化应激引起的各种病理条件。氢气疗法提供了其他抗氧化剂所不具备的特性,例如适当的还原能力。氢气的还原能力比其他抗氧化剂如维生素C要低,并且只与高活性的反应性氧物种(ROS)如羟基自由基(·OH)和过氧亚硝酸盐(ONOO)发生反应并消除它们,但不与活性较低的ROS如超氧阴离子、过氧化氢 和一氧化氮(NO)发生反应。高活性的ROS对生物体有害,而其他ROS在细胞内信号传导和免疫系统中具有必要功能。因此,氢气是一种没有因过度抗氧化活性而引起副作用风险的抗氧化剂,这种副作用在其他抗氧化剂中已有记录。此外,水是氢气与ROS反应的唯一产物,所以没有副产品引起的副作用。氢气的另一个优良特性是其高生物分布性。氢气是最小的非极性分子,因此容易穿过血脑屏障,并通过扩散迅速到达并对疏水性和亲水性组织发挥其效果。
在本研究中,试验动物被放置在充满氢气的舱室中,因此可以预期通过皮肤和肺泡吸收氢气。由于氢气在2大气压绝对压力下的分压是在大气压下的两倍,推测使用1.3%的氢气比吸入2%的氢气会有更多氢气分子扩散到大脑中。
已经报道了2%氢气吸入对于创伤性脑损伤(TBI)的疗效,以及饮用氢气水的疗效。此外,在爆炸伤模型中的氢气治疗取得了改善社会障碍和抑郁样症状的效果。这些研究表明氢气处理对血脑屏障(BBB)的保护作用和减少脑水肿。由于本研究还显示白蛋白泄漏和脑水含量(BWC)在受伤后24小时减少,我们相信HBH(氢气治疗)由于保护BBB而具有抗脑水肿效果。此外,我们的组织学评估显示对海马神经元细胞死亡有抑制作用。
在第七天,TBI组和TBI+HBH组之间的神经元保存没有显著差异,但在第28天,TBI+ HBH组的神经元保存明显大于TBI组。因此,神经元细胞死亡可能在TBI组随时间进展,但在HBH组被抑制。然而,尽管观察到抗水肿和抑制神经元细胞死亡的效果,但在第28天的神经功能缺损和异常行为上并没有看到明显的改善。
缺乏神经功能缺损和异常行为改善的第一个原因可能是不适当的治疗方案。大多数以前的研究都是在创伤后立即给予氢气治疗,但在实践中很难在受伤后立即开始治疗,所以我们的方案是在受伤后30分钟开始HBH。ROS的产生可能在受伤后立即达到最大值,因此治疗开始的时间可能影响了结果。氧气毒性也可能产生了不利影响。在高压环境中,氧气和氢气的分压都会增加。由于使用了21%的氧气气体,实验中的氧气分压为0.42大气压。通常,除非氧气分压超过0.5大气压,否则不会产生ROS,然而,由于长时间暴露于0.42大气压的氧气分压,报告了肺部氧气毒性。我们希望通过审查终点和治疗方案来继续进一步评估。
结论
HBH能够保护BBB并减少脑水肿,改善海马神经元损失,并部分改善异常行为,但没有获得神经功能缺损的显著改善。
https://blog.sciencenet.cn/blog-41174-1425410.html
上一篇:婴儿健忘症研究揭示大脑记忆的功能
下一篇:加工食品破坏肠道微生物多样性