博文
我们不知道答案的125个科学问题(88)全麻机制  精选
精选
||
88. 全身麻醉是如何起作用的?
How do general anesthetics work?
题记:科学家们正在逐步揭示麻醉药物对单个神经元作用的影响,但了解它们是如何使我们失去知觉的,将是一个更难破解的难题。
在世界各地的医院里,几乎每天都有静静躺在病床上一动不动的患者在接受外科手术的治疗,对病人来说他或许已经失去意识,因为在手术前他已经被全身麻醉(全麻)。1846年10月16日美国波士顿一名牙科医生莫顿(Morton)成功实施了世界上第一例乙醚全麻手术(每年10月16日为世界麻醉日),开启了神经麻醉进入医疗应用的时代,之后麻醉学迅速发展(中国麻醉学发展见论文:Anaesthesiology in China,2021),麻醉已成为医院一种司空见惯的安全技术,麻醉所导致的总体死亡率已低于0.03%。所谓麻醉是指麻醉药物通过呼吸道吸入、静脉或肌肉注射等途径进入人体产生中枢神经系统的暂时性抑制。简单来讲麻醉就是在手术过程中通过麻醉药物减轻病人的疼痛或不适,麻药产生的主要效果如下:(1) 镇痛,减轻或消除痛感;(2) 镇定,暂时失去意识丧失记忆;(3) 松弛,让肌肉松弛或麻痹。总之就是让病人暂时失去痛觉、知觉和运动的能力,既减轻病人痛苦又保障手术顺利进行,所以全麻过程是麻醉师(anesthesiologists)利用镇静药、镇痛药、肌松药等药物维持患者的麻醉状态。当然,麻醉不仅用于外科手术,为了获得最佳检测结果的时候,如核磁共振图像(MRI)时,有时也需要利用麻醉来让患者保持安静放松的状态。

图1 麻醉过程
根据麻醉目的,麻醉师使用不同的麻醉药来达到不同的麻醉效果,主要的麻醉类型有四种:(1)全身麻醉(General anesthesia),达到一种伴随着意识丧失的感觉丧失,用于大型外科手术,此时需要维持病人的呼吸(插管);(2) 镇静麻醉(Sedation anesthesia),采用轻度至中度静脉镇静,用于微创手术,此时患者可以自主独立呼吸;(3) 局部麻醉(Local anesthesia),采用手术部位注射麻醉剂,而患者保持清醒意识;(4) 局域麻醉(Regional anesthesia),使身体的大片区域麻木,病人保持清醒状态。显然,根据不同的麻醉目的所使用的麻醉剂不同,造成的麻醉效果也不同。所以根据麻醉的类型,麻醉药也被大体分为三类:全身麻醉药、局部麻醉药和相关镇痛药。1846年第一例麻醉所使用的乙醚就是一种吸入式的全麻药,能导致人体痛感和知觉完全丧失,但人重要的生理功能,如呼吸和血压,依然可以继续维持。全麻药和局麻药种类很多,有些具有成瘾性,有的需要辅助镇痛药如吗啡、杜冷丁等联合使用。
人类对麻醉类物质对神经系统作用效果的认识已经有很长的历史,如古代的罂粟(鸦片可卡因)、曼德拉草、酒精、麻沸散、通仙散等都能对人体产生不同的麻醉效果。尽管现代麻醉类药物的使用也都超过一个世纪的时间,但揭示不同麻醉剂导致麻痹或诱导无意识生理机制的研究才刚刚开始,现代麻醉机制的研究主要受三种理论的影响:非特异性脂质侵润理论(nonspecific lipid theory)、特异性蛋白靶点作用理论(specific protein targets theory)和神经回路理论(neural circuit theory)。
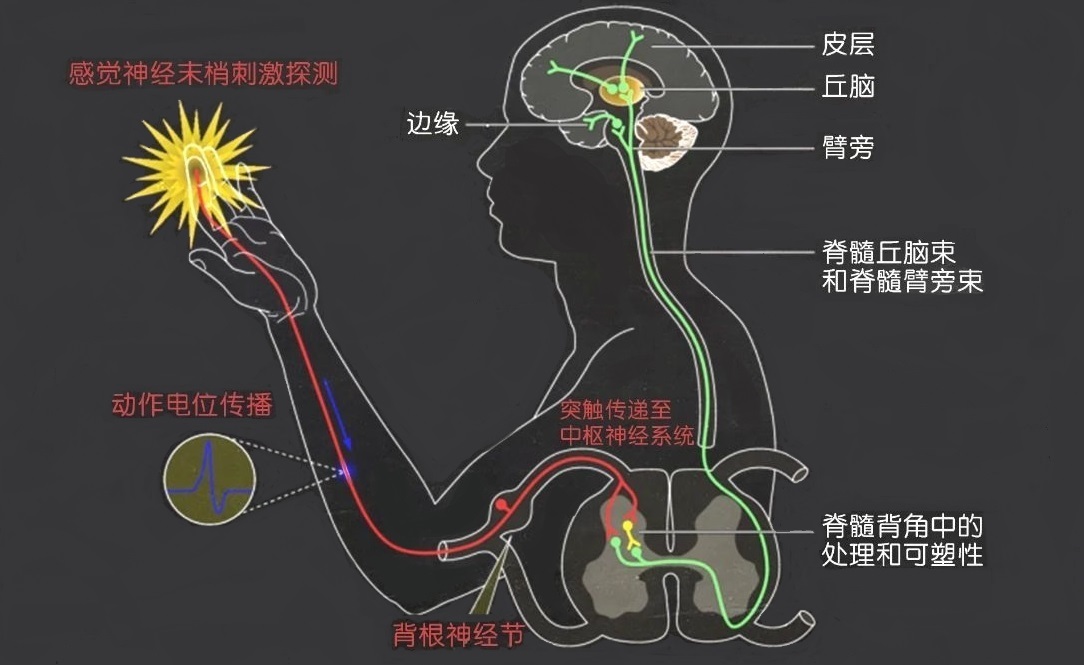
图2 感觉的神经反射通路
首先根据乙醚类挥发性麻醉剂在脂质中更易溶解的性质,人们推测此类麻醉药主要是通过影响神经细胞膜(细胞膜由磷脂双分子层和嵌入其中的蛋白质组成)结构来起作用。这个理论来源于药物引起可逆性意识丧失研究中一个主要线索:麻药的脂溶性与麻醉效力密切相关。所以20世纪的大部分时间里全麻被认为是通过单一的共同机制起作用:即当有足够的麻药分子被溶解在细胞的脂膜中时,麻醉就开始发挥作用。然而后期的研究发现氟烷、氯仿等吸入麻醉剂可以不依赖于细胞膜侵润产生麻醉效果,这一点揭示了麻药分子是作用于细胞膜一个亲脂的合适位置,即不仅仅作用于细胞磷脂膜双分子层,还能作用于嵌入膜中的蛋白质上,从而发展了蛋白质靶点理论。自20世纪80年代以来,从分子药理学角度阐明了麻醉剂可直接作用于特定的相关蛋白质,如配体门控神经递质受体蛋白、电压门控离子通道蛋白、钾通道蛋白、细胞骨架蛋白和线粒体蛋白等。也就是麻醉剂分子是通过结合影响神经细胞膜中离子通道和神经递质受体蛋白的功能来起麻醉作用的。更细致的研究(如文献Mechanism of action of general anaesthetic drugs)发现几乎所有的麻醉剂都可以影响细胞膜门电压控制的离子通道,而电压门控和配体门控的离子通道都对麻醉药物敏感。全麻和局麻药物均可以阻断电压门控的钠离子通道,但轴突传导的减弱只有在浓度大于产生全身麻醉所需的浓度时才会发生。同样,吸入麻醉剂可以抑制电压门控钙离子通道并激活钾离子通道(增加膜电导抑制神经元活动),而受影响的通道类型也因药物而异。神经递质受体,特别是配体门控型的离子通道(一种通过开放和关闭受特定配体如神经递质的结合的来调控离子的通道),对麻醉药物特别敏感。许多麻醉剂通过γ-氨基丁酸A型 (GABAA,γ-aminobutyric acid type A)受体的增强来抑制神经传递,现在研究已经确定GABAA受体是大多数现代静脉全麻剂(氙气和环丙烷除外)的主要靶点,比如依托咪酯和异丙酚这两种当今最常用的静脉注射麻醉剂,都能直接激活GABAA受体起作用。尽管介导这种作用的结合位点因药物而异(GABAA受体上有多个调节位点),麻醉效果和预期效果之间存在差异,但研究已经提供了令人信服的证据支持全身麻醉机制的特定蛋白质靶点理论。
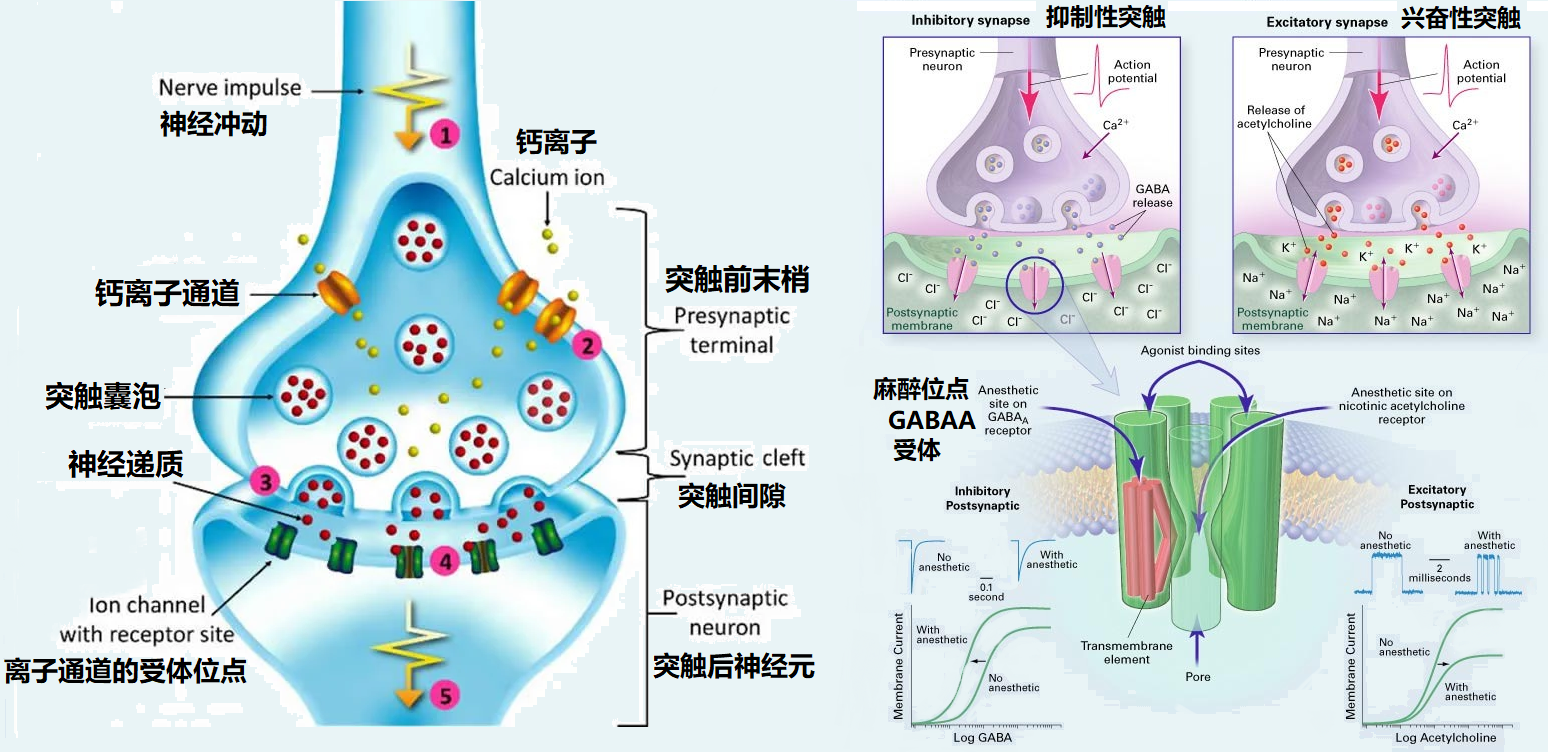
图3 神经元细胞突触的神经递质麻醉调节位点
刚开始研究人员认为这类挥发性麻醉类药物是通过影响神经细胞周围膜及其上不同蛋白质的功能来发挥作用。然而2018年的一项针对异丙酚(最常使用的全麻药物之一)的研究发现:异丙酚是通过抑制神经元之间传递的方式抑制了蛋白质的运动从而产生了麻醉效果,后来的研究发现全麻药物主要作用部位在中枢神经系统,它们主要是通过减少神经元突触的神经递质传递达到麻醉效果,这让人们认识到麻醉剂的作用部位在全身麻醉过程中可能是至关重要的。比如对于局部麻醉药,如奴佛卡因(Novocain),它主要通过化学结合抑制了神经细胞膜上的离子通道(即钠通道)的功能,从而阻断神经元向中枢神经系统的疼痛中枢传递信息。1993年有关山羊的麻醉实验报道,麻醉剂异氟醚主要是在脊髓而不是大脑中阻断了疼痛的刺激反应,麻醉剂阻碍了麻醉部位附近神经冲动的反射回路,而其他部位的意识和感觉或知觉并没有发生变化。总之,麻醉剂通过与神经元脂质膜介导的靶点或特定蛋白分子靶点的结合,破坏、消弱或阻断神经活动以及负责传递意识和知觉的神经回路,从而诱导神经元麻醉反应是麻醉剂最主要的工作原理。
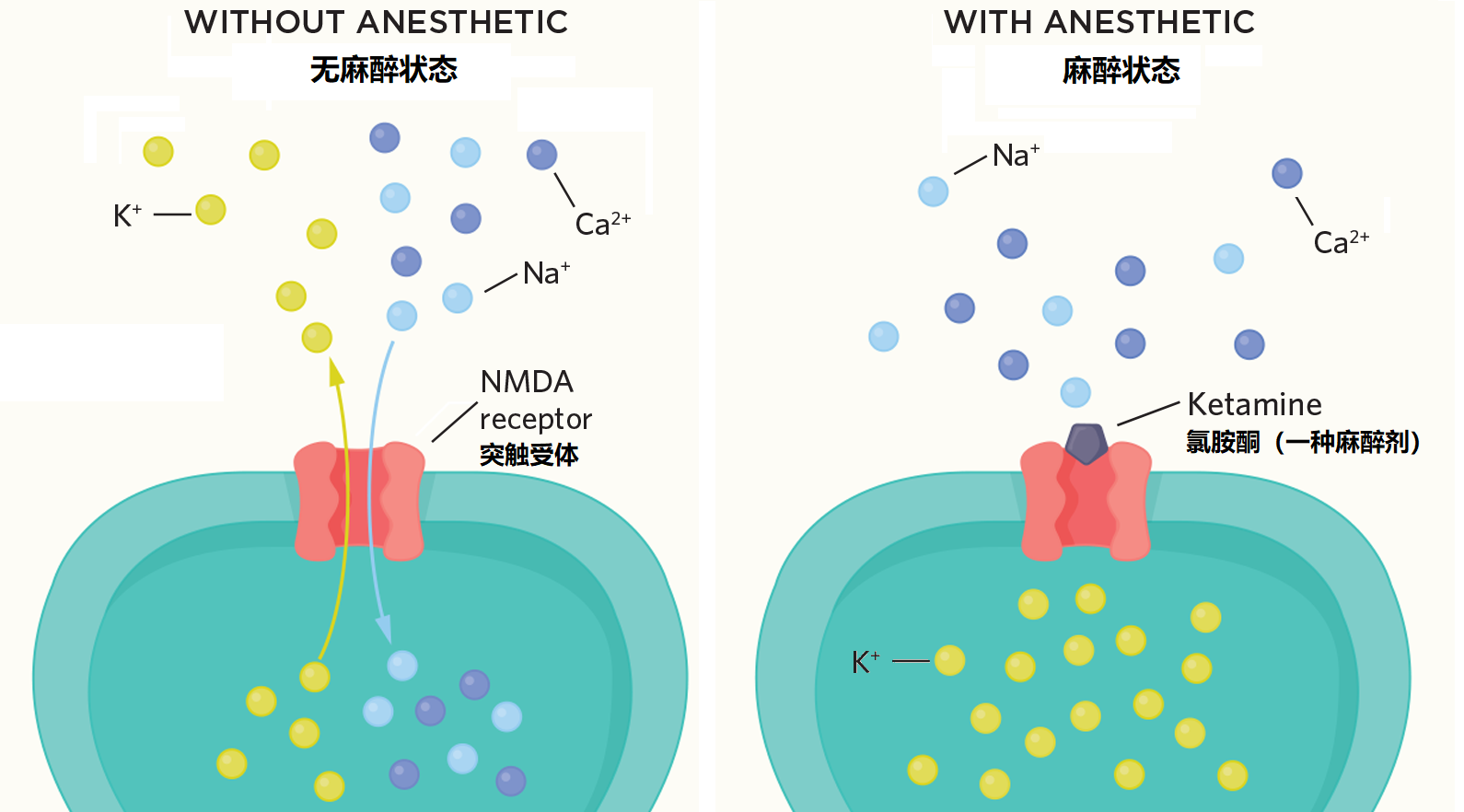
图4 麻醉和非麻醉状态下突触受体离子通道情况
但是对于全麻和局麻药物如何在分子水平上诱导人体进入麻醉状态又重新醒来的细节依然不清楚(可参考Neurobiological basis of emergence from anesthesia)。挥发性麻醉剂与作用部位的结合非常弱,所以必须在高浓度下去解析麻醉剂与膜蛋白结合的结构细节,这是非常困难的工作(如低温电镜结构研究);而且这类麻醉剂易于分解脂质,很难获得麻醉剂存在和不存在时膜蛋白的结构数据,所以目前不清楚麻醉药是通过与这些蛋白直接作用的结果,还是通过与它们周围脂质的间接作用来发挥效用的。然而挥发类的麻醉剂,比从氙气这样的单原子到多环碳氢化合物的乙醚,尽管它们都能使人疼痛感丧失并失去知觉和意识,但这些不同药物的分子靶点并不相同。现在科研人员利用基因技术去改变蛋白质的功能从而可以确定参与麻醉作用的确切蛋白质,从而准确找到麻醉剂的作用靶点,并在分子结构层次上解析麻醉剂分子与蛋白质结合的结构变化信息,进一步揭示分子层次麻醉过程的作用机理。
然而不同的麻醉药物会产生不同的麻醉效果,比如异丙酚之类的药物能使人失去意识,但却没有镇痛作用。而且不同类型的麻醉药通常需要联合使用这就使麻醉作用机制问题就变得更加复杂。人体麻醉过程是需要持续监测和调整的,不同手术中患者麻醉的程度也是不同的,所以麻醉是如何起作用的取决于麻醉药物的类型和所提供的护理。尽管我们对全身麻醉剂的生理作用和宏观作用位点了解很多,但对于全麻药物如何让人失去意识又怎么恢复意识的分子作用机制还有很多细节不清楚,比如全麻丧失意识的状态和深度睡眠、植物人的丧失意识状态到底有哪些不同?另外当麻醉剂从身体或大脑中移除后,麻醉的分子和细胞过程会被逆转,从而人从麻醉中恢复。然而部分人会从麻醉中提前苏醒或部分人在认知功能恢复时会出现意识延迟效应或神经反应副作用等表现,这表明麻醉机制里可能还有其他的因素在起作用,而并非仅仅是麻醉剂在机体中存在或不存在这么简单。
https://blog.sciencenet.cn/blog-318012-1440101.html
上一篇:我们不知道答案的125个科学问题(87)人类信息素
下一篇:我们不知道答案的125个科学问题(89)精神分裂