博文
氢气对心衰早期预防作用机制【2025】
||
氢气对心衰早期预防作用机制【2025】
氧化应激是慢性心力衰竭(CHF)发生发展的关键因素。氢气(H₂)具有抗氧化特性,但其改善慢性心力衰竭患者血流动力学紊乱及缺血性心肌损伤的机制尚未完全明确。本研究通过儿茶酚胺诱导建立大鼠慢性心力衰竭模型,探讨单次(40分钟)和多次(每日40分钟,连续5天)吸入氢气对模型大鼠的影响。采用激光多普勒血流仪和激光荧光光谱仪评估微循环功能,检测血浆和心肌组织中的脂质过氧化水平,并对心肌组织进行组织学分析。结果表明,氢气吸入可通过激活局部调节机制、恢复中枢调控功能,改善微血管灌注(p<0.05),这与慢性心力衰竭状态下观察到的灌注减少及适应性调节紊乱形成鲜明对比。值得注意的是,氢气能显著缓解模型中诱导的氧化应激和代谢异常,且多次吸入后效果更为显著(p<0.05)。组织学评估显示,在心脏重构过程中,反复吸入氢气可减轻心肌水肿并维持组织形态。综上,氢气治疗有望通过恢复微循环和组织代谢正常化,延缓早期慢性心力衰竭的进展。
评:上周在广州医科大学附属医院召开的全国氢医学会议上,哈尔滨医科大学附属医院心内科杨主任谈到一个患者,严重心力衰竭,但长期吸氢的情况下,竟然存活下来,并不需要如过去的经常住院治疗。这个研究非常好解释了这种现象。氢气的使用需要长期足量,预防心衰可能是一种理想工具。
Application of Molecular Hydrogen in Early Heart Failure Development: Modulation of Microcirculation, Metabolism, Oxidative Stress, and Myocardial Status
1. 引言
目前,心血管疾病是全球范围内导致死亡和残疾的首要原因[1]。据世界卫生组织统计,每年有超过1600万人死于心血管疾病。慢性心力衰竭(CHF)是心血管系统中最常见的进行性疾病之一,且预后不良。在发达国家,慢性心力衰竭在普通人群中的患病率约为1%–2%,在65岁以上人群中则高达10%–25%[2]。尽管目前已有多种可改善慢性心力衰竭治疗效果的现代药物,但该疾病在各人群中的患病率仍持续上升[1]。在心力衰竭临床症状出现后的前5年,75%的男性和超过60%的女性会死亡[3]。其高患病率和高死亡率凸显了以下需求:寻找安全有效的治疗物质,并分析这些物质在心力衰竭发展早期(临床前期)的分子和细胞作用机制。此研究方向旨在提高患者的预期寿命和生活质量,并降低治疗成本。
心力衰竭由多种心肌因素和非心肌因素引发[4]。心肌因素包括缺氧、感染、毒素作用、代谢紊乱、维生素缺乏以及机械或电损伤[5,6];非心肌因素则涉及瓣膜病、高血压危象、贫血、血管狭窄和心内膜纤维化[7,8]。这些因素会扰乱心内及全身血流动力学,还会诱发缺血/再灌注损伤、炎症反应、氧化应激和内皮功能障碍等损伤性过程。其中,氧化应激(OS)在心血管疾病的发病机制和进展中起着关键作用。活性氧(ROS)的过度产生会对体内所有细胞(包括心肌细胞)中的蛋白质、脂质和DNA产生有害影响[9]。自由基损伤心肌细胞,导致心肌重构和收缩功能受损;还会诱发内皮功能障碍,造成血管收缩增强和高凝状态,并加剧组织的代谢和能量失衡。鉴于活性氧在心力衰竭发病机制中的关键作用,研发有效的抗氧化策略以阻止慢性心力衰竭进展至关重要。一个重要的研究方向是在疾病早期调整机体状态,限制氧化应激的发展,将活性氧水平降至生理范围,从而恢复细胞稳态并稳定心脏功能。目前,针对自由基失衡相关氧化应激疾病,尚无普遍安全有效的治疗和预防方法。许多经临床验证的抗氧化剂因其毒性较高,治疗剂量范围狭窄,导致针对氧化应激相关疾病的预防策略效果不佳。
在新兴的抗氧化策略中,氢气(H₂)作为一种极具潜力的治疗物质,正受到越来越多的关注。迄今为止,其保护和治疗作用已在多种疾病中得到证实,包括神经退行性疾病[10]、心血管疾病[11]、血液系统疾病[12]、脓毒症[13]、代谢性疾病和呼吸系统疾病[14]。氢气具有选择性抗氧化活性,能特异性清除活性氧(ROS)和活性氮(RNS)(如•OH和ONOO⁻),但不会影响超氧阴离子自由基或其他参与正常生理过程的过氧化物[15]。
除直接抗氧化作用外,氢气还被证实具有抗凋亡、抗炎和细胞保护作用[16]。目前,无论从生理还是治疗角度来看,氢气常被视为一种气体信号分子[17],与一氧化氮(NO)、一氧化碳(CO)和硫化氢(H₂S)类似[18]。此外,氢气在临床应用中还具有多项优势:无毒性[19],且能通过气体扩散轻松穿透生物屏障[20]。吸入气态氢气被认为是向体内递送氢气最有效的方式,其他给药途径还包括口服富氢水、注射氢盐水,以及通过含氢滴眼液、氢浴和含氢化妆品实现氢气直接扩散[21]。
尽管氢气具有巨大潜力,但其在心力衰竭发展早期对心肌代谢的影响尚未得到充分研究。由于心肌功能障碍与微循环系统状态直接相关,了解氢气如何维持充足的组织灌注具有重要意义。
在此背景下,我们此前已在大鼠慢性心力衰竭实验模型中研究了氢气的抗氧化作用。结果表明,氢气可通过减少红细胞聚集、提高红细胞电泳迁移率、维持红细胞最佳形态和功能特征,改善血液流变学特性;此外,氢气还能降低红细胞内次级脂质过氧化产物水平,从而确保红细胞充分发挥气体运输功能[22]。
基于此前的研究结果,本研究旨在进一步阐明氢气在心力衰竭发展早期的治疗潜力和主要作用机制。研究结果提供了有力证据:氢气可通过抗氧化作用,调节微循环和代谢过程,维持充足的心肌组织灌注,从而防止导致心肌功能受损的不可逆结构损伤的形成。我们期望,深入理解氧化应激与氢气抗氧化作用之间的相互关系,能为改进慢性心力衰竭的治疗策略提供新思路。
鉴于上述情况,本研究的目的是在大鼠慢性心力衰竭模型中,探讨氢气在疾病发展早期对微循环、组织及氧化代谢,以及心脏形态功能状态的影响。
2. 材料与方法
2.1 动物模型与饲养
本研究经下诺夫哥罗德罗巴切夫斯基国立研究大学动物研究地方伦理委员会批准(2020年10月9日,第40号),并严格遵循欧盟委员会指南(EU Directive 2010/63/EU,2010)进行。实验选用40只雄性Wistar大鼠,体重260±20 g,购自罗巴切夫斯基大学动物房(俄罗斯下诺夫哥罗德)。实验前,大鼠适应性饲养1周,饲养环境为标准实验室条件:12小时光照/12小时黑暗循环,温度23±3°C,湿度50%–60%,食物和水自由摄取。本研究严格遵循ARRIVE 2.0指南中规定的动物研究原则[23]。
2.2 慢性心力衰竭大鼠模型验证
选择大鼠作为实验动物具有合理性,因其心血管系统与人类相似,且所建立的心力衰竭模型能模拟人类疾病的关键特征,可为理解和治疗人类慢性心力衰竭(CHF)提供相关研究依据。本研究共使用40只动物,其中10只作为空白对照组(无任何干预的健康大鼠,其检测结果作为生理基线),其余30只通过实验诱导建立慢性心力衰竭模型。
采用腹腔注射盐酸肾上腺素的方法建立大鼠慢性心力衰竭模型:每次注射剂量为0.3 mg/kg体重,共注射3次,每次间隔48小时[22]。该剂量可导致心肌代谢损伤,引发局灶性坏死及相应的微循环紊乱[24]。在最后一次注射肾上腺素后第14天和第30天,使用小动物多普勒超声心动图系统(S12-4,Philips CX50,荷兰)检测,验证心力衰竭模型是否成功建立;此外,在第30天对心肌组织进行组织学检查[22]。
2.3 实验设计
在最后一次注射肾上腺素的次日,使用随机数生成器(RandStuff.ru)将30只模型大鼠随机分为3组,每组10只。所有大鼠每日置于通风箱(50 L)中40分钟:
- 第一组(多次吸入组):连续5天,通过“旅行者3号”氢气发生器(山东赛克赛斯氢能有限公司,中国山东菏泽)向箱内通入含2%氢气、96%空气和21%氧气的混合气体,大鼠自由呼吸;使用便携式爆炸性及有毒气体蒸汽分析仪(“Signal-4”,俄罗斯莫斯科)监测箱内气体浓度。
- 第二组(单次吸入组):心力衰竭模型建立次日,吸入含2%氢气的空气混合气体40分钟,随后4天仅在箱内接触环境空气。
- 第三组(对照组):最后一次注射肾上腺素后,连续5天每日置于充满大气空气的通风箱中40分钟。
2.4 实验材料与研究阶段
在最后一次注射肾上腺素后第1天、第3天、第7天和第14天,采集血液样本并检测组织微循环参数。采用标准方法从舌下静脉采集血液用于分析;在最后一次注射肾上腺素后第14天,对大鼠心脏进行宏观和微观检查。
本研究中,所有慢性心力衰竭模型大鼠及接受氢气治疗的大鼠均纳入分析。所有大鼠均成功完成心力衰竭模型建立和治疗过程,无严重并发症或死亡情况,数据无异常值。将大鼠分配至不同组时,研究人员知晓每只动物的分组情况;但在整个实验过程中,实施治疗和监测动物的人员对分组情况不知情,以最大限度减少偏倚;此外,数据分析采用盲法进行,以确保结果的客观性。
2.5 研究方法
2.5.1 外周血流评估
采用激光多普勒血流仪(LDF)“Lazma-ST”(许可证号IABZh.94.1111.011 REP,LLC“NPP Lazma”,俄罗斯莫斯科)在体内评估外周血流。“Lazma-ST”系统包括:用于微循环评估和辅酶荧光振幅测量的带固定光纤探头的“Lazma-D”分析仪、用于进行温度和电刺激试验的“Lazma-TEST”模块,以及专用软件。
实验操作如下:将大鼠置于透明通风箱中以限制活动,其尾部通过箱后壁开口伸出,并用胶带固定在与身体同一水平位置;将“Lazma-ST”仪的光纤传感器垂直放置并固定在尾根部;测量前,让大鼠在该环境中适应5分钟;随后进行激光多普勒血流检测,每条血流轨迹记录时长为15分钟。
激光多普勒血流仪可反映约1 mm³组织内的微循环变化。由于静态组织结构的反射频率恒定,血流检测主要基于对移动成分(即红细胞)反射信号的多普勒频移分析。该频移取决于红细胞压积、功能性毛细血管数量以及微循环系统中血细胞的线速度。因此,基线组织灌注量(TP)可通过以下公式表示:
TP = K × N(红细胞)× v(平均)
其中:
- TP——组织灌注指数(信号振幅,单位为灌注单位(PU));
- K——比例系数(mm×Volts)(取值为1);
- N(红细胞)——受照射组织体积内的红细胞数量;
- v(平均)——受照射组织体积内红细胞的平均线速度。
灌注参数均值(MTP)可全面评估微循环状态。MTP是微循环组织灌注指数(PM)的算术平均值(单位为灌注单位(PU)),反映记录期间受照射组织体积内微循环系统各水平的红细胞总数。
为评估血流调节程度,对以下参数进行了检测:
- 血流水平标准差(σ):指血流振幅波动相对于平均组织灌注量(MTP)的均方根偏差,单位为灌注单位(PU),反映由主动和被动调节机制驱动的血管舒缩所导致的血流时间调节幅度。
- 变异系数(Cv):指血流振荡的变异系数,定义为标准差(σ)与平均灌注量(MPM)的比值,以百分比(%)表示。
微循环调节通过神经和体液机制实现,这些机制可根据组织需求调节微循环床的血管直径。
激光多普勒血流仪(LDF)信号的周期性非线性振荡具有5个频率区间,每个区间对应影响微循环的不同生理调节机制类型:内皮振荡(0.005–0.021 Hz)、神经源性振荡(0.021–0.052 Hz)和肌源性振荡(0.052–0.145 Hz)与血管舒张的局部(外周)控制机制相关;相反,心脏振荡(0.6–2 Hz)和呼吸振荡(0.145–0.6 Hz)由影响组织灌注的中枢机制驱动[25]。为确定调节机制类型,采用小波变换法计算灌注振荡的幅频谱(AFS),具体通过LAKK系列设备(3.2.0.538版本,俄罗斯莫斯科LLC“NPP LAZMA”公司)的软件完成。
采用血流生成指数(FI)评估微循环主动或被动调节机制的主导性,其计算公式如下:
FI = (Ae + An + Am)/(Ac + Ar)
其中:
- Ae——内皮振荡振幅(单位:PU);
- Am——肌源性振荡振幅(单位:PU);
- An——神经源性振荡振幅(单位:PU);
- Ac——心脏振荡振幅(单位:PU);
- Ar——呼吸振荡振幅(单位:PU)。
2.5.2 组织代谢状态评估
基于生物标志物——辅酶烟酰胺腺嘌呤二核苷酸(NADH)和黄素腺嘌呤二核苷酸(FAD)的定量变化,评估组织能量代谢状态。采用激光荧光光谱仪(LFS)“LAZMA-D”(俄罗斯莫斯科LLC“NPP LAZMA”公司)检测还原型NADH、氧化型FAD的水平及代谢指数(MI)。
NADH荧光振幅的检测:使用紫外(UV)光谱滤光片,激发波长为365 nm(与线粒体NADH的吸收峰值对应),发射光谱检测范围为460–470 nm(已知细胞质NADH的荧光强度极低)。
FAD荧光振幅的检测:使用蓝色光谱滤光片,激发波长为450 nm,发射光谱检测范围为510–520 nm。
为综合评估组织代谢与微循环的关系,分析了代谢指数(MI),其计算公式如下:
MI = MTP/(ANADH + AFAD)
其中:
- MTP——微循环组织灌注指数的平均值;
- ANADH——NADH辅酶的荧光振幅;
- AFAD——FAD辅酶的荧光振幅。
2.5.3 组织代谢适应能力检测
采用温度试验评估组织适应能力:使用“LAZMA-TEST”设备将组织冷却至10°C(以降低微循环和代谢活性),再加热至35°C(以提高活性)。试验在环境温度恒定为22±1°C的房间内进行,基线检测时大鼠尾根部皮肤温度为31.2±0.4°C;通过集成热电偶监测温度,并在整个实验过程中维持该温度水平。
- 冷试验:组织冷却至10°C后,记录时长为1分钟(以防止冷诱导血管舒张的发生);
- 热试验:测试区域温度升至35°C后,记录时长为4分钟。
通过计算以下系数进行评估:
1.C(-):组织冷却至10°C时皮肤的适应活性系数,计算公式为:
C(-)= 1 - (基线MTP - 10°C时MTP)/基线MTP
其中:
- 基线MTP——基线检测(无温度刺激)时微循环组织灌注指数的平均值;
- 10°C时MTP——组织冷却至10°C时微循环组织灌注指数的平均值。
2. C(+):组织加热至35°C时皮肤的适应活性系数,计算公式为:
C(+)= 1 - (35°C时MTP - 基线MTP)/基线MTP
其中:
- 35°C时MTP——组织加热至35°C时微循环组织灌注指数的平均值;
- 基线MTP——基线检测(无温度刺激)时微循环组织灌注指数的平均值。
若C(+)和C(-)值较基线降低,表明组织能量需求增加,且适应能力储备下降。
2.5.4 脂质过氧化检测
采用SF-2000分光光度计(俄罗斯圣彼得堡ZAO“OKB Spectrum”公司)对脂质提取相进行分光光度分析,通过检测血浆中二烯共轭物(DC)、三烯共轭物(TC)和希夫碱(SB)的含量变化,评估脂质过氧化(LPO)过程的活性。
基于单色光在1cm光程下的吸收情况,评估庚烷相和异丙醇相的光密度(E)。结果以相对单位表示,计算方式为:特定波长下的吸光度与220nm处空白对照吸光度(E220)的比值,其中DC对应233nm(E233)、TC对应278nm(E278)、SB对应400nm(E400)。
2.5.5 抗氧化酶活性检测
检测血浆中与抗氧化相关的参数水平。采用基于Maehly和Chance(1954)方法改良的方案测定过氧化氢酶(CAT)活性[26],该方法的原理是检测过氧化氢酶分解过氧化氢(H₂O₂)的速率:向样本中加入1.0mL浓度为30μM的H₂O₂溶液,通过分光光度计在240nm波长下监测H₂O₂浓度的降低情况。将血浆样本稀释至所需浓度,按固定时间间隔(1分钟)进行检测以确定酶活性,结果以“单位/体积血浆”表示。
2.5.6 心肌组织中丙二醛(MDA)水平检测
通过检测心肌组织中丙二醛(MDA)的浓度,评估心肌氧化应激水平。采用硫代巴比妥酸反应物质(TBARS)法,对心肌组织匀浆进行分光光度分析,具体步骤参照Bar-Or等人(1971)的方法[27]:
1. 将大鼠心肌组织在冰浴的磷酸盐缓冲生理盐水中匀浆;
2. 用磷酸盐缓冲液稀释组织匀浆,在冰上孵育10分钟;
3. 加入含盐酸(HCl)、三氯乙酸(TCA)和硫代巴比妥酸(TBA)的酸性试剂,将样本煮沸15分钟后冷却至4°C;
4. 离心后,在532nm波长下测定吸光度;
5. 采用消光系数(1.56×10⁵ M⁻¹cm⁻¹)计算TBARS浓度(MDA浓度通过TBARS浓度间接反映)。
2.5.7 心脏宏观与微观检查
由于大鼠射血分数(EF)的信息量有限,无法始终准确反映整体收缩功能和心室重构情况[28],因此通过组织学检查综合评估心肌损伤。尽管超声心动图因成本较低、无创,常被优先用于评估心肌病相关变化,但大鼠心率快、体型小的特点给研究人员带来了特殊挑战,需制定额外的数据采集和分析标准化流程[29]。除组织学分析外,还检测了所有组别的心肌质量——该参数可客观证实心力衰竭发展过程中存在心肌结构重构;同时,组织学检查能为心脏功能障碍相关病理过程提供直接的形态学证据。本研究通过组织学数据阐明氢气治疗诱导的心肌重构机制及潜在代偿性变化。
在最后一次注射肾上腺素后第14天,处死动物并取出心脏,称重后计算其相对质量。根据实验方案,采用过量麻醉剂(戊巴比妥,PENBITAL,捷克Bioveta a.s.公司,伊万诺维采)对动物实施安乐死,以最大限度减少获取心肌组织进行组织学分析时动物的疼痛与痛苦。
心肌组织固定与切片步骤:
1. 将心肌组织置于10%中性缓冲福尔马林溶液中固定4天;
2. 包埋于石蜡块中,连续切片10张,每张厚度为5–7μm;
3. 采用苏木精-伊红(H&E)染色。
采用透射光显微镜Vizo-101(俄罗斯圣彼得堡LOMO公司)进行形态计量分析,重点检测以下指标:
- 每1mm²心肌组织切片中的功能性毛细血管数量(个/mm²);
- 毛细血管直径(μm);
- 心肌细胞直径(μm);
- 心肌细胞核面积(μm²);
- 水肿面积占切片面积的百分比(%);
- 出血面积占切片面积的百分比(%)。
2.6 统计学分析
采用STATISTICA 12.0软件包(美国俄克拉荷马州塔尔萨市StatSoft公司)进行比较数据分析。采用夏皮罗-威尔克检验(Shapiro–Wilk test)评估数据正态性(该检验对中小样本量的可靠性较高);确认数据符合正态分布后,采用参数统计检验,包括经邦费罗尼校正的t检验(Student’s t-test with Bonferroni correction)和单因素方差分析(one-way ANOVA),后续通过邓肯检验(Duncan’s test)进行多重比较。
样本量估算采用经典的两独立样本均值比较公式(双侧t检验):设定显著性水平α=0.05、统计检验力1−β=0.80;预期组间目标参数差异(Δ)为4个单位,标准差(σ)为2.9;采用Z值(α=0.05时Z=1.96,β=0.20时Z=0.84)计算每组所需样本量:
n=2×(Z₁₋α/₂ + Z₁₋β)²×σ²/Δ²=2×(1.96+0.84)²×2.9²/4²=2×7.84×0.53=8.24
为应对多重比较(邦费罗尼校正)及潜在的动物剔除情况,将每组目标样本量增加至10只。采用Student法计算描述性统计量,包括均值±均值标准误(M±SEM);以p<0.05为差异具有统计学意义。
3 结果
3.1 氢气通过增强调节微循环血管平滑肌层张力的主动机制改善组织灌注
微循环系统的激光多普勒血流检测结果显示:对照组从最后一次注射肾上腺素后第3天开始,基线组织灌注量(MTP)较空白组基线值逐渐降低,表明组织血流呈进行性减少趋势。
- 血流水平标准差(σ)在第1天降至最低,较空白组降低40%;第3天出现恢复趋势,但随后再次下降,至第14天较生理水平降低38%。
- 变异系数(Cv)呈现类似变化趋势,第1天降至最低,较空白组降低48%(表1、图1)。
σ和Cv值的变化表明,慢性心力衰竭(CHF)模型中组织血流的适应性调节受到抑制,这可能是由于血管舒缩控制机制活性降低所致。
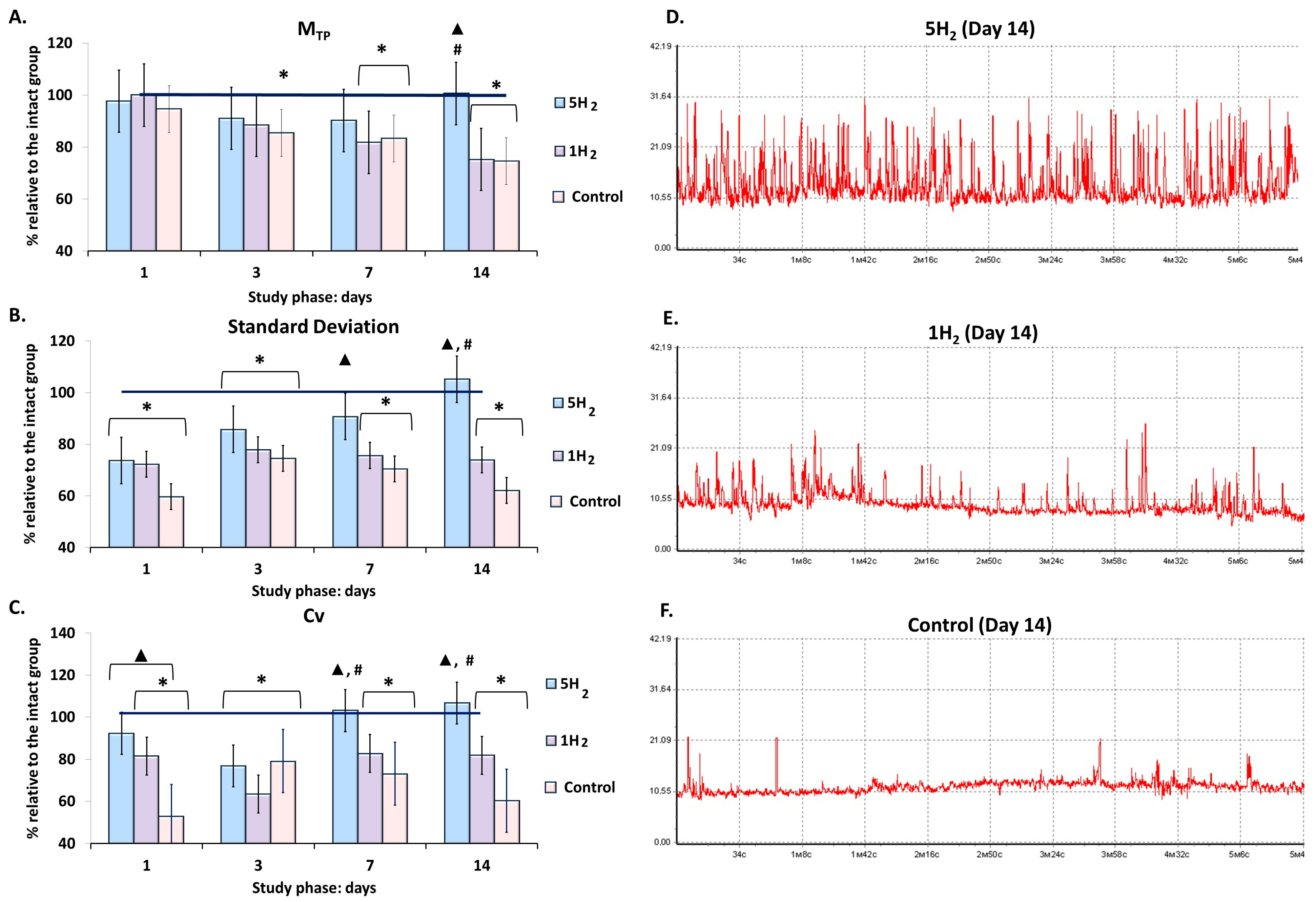
图1 慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的基线组织灌注参数变化趋势
(A)各组大鼠的灌注指数(MTP)柱状图;(B)各组大鼠的血流振荡振幅偏差(σ,标准差,流量)柱状图;(C)各组大鼠的血流振荡变异系数(Cv)柱状图;(D)多次氢气治疗组(5H₂)大鼠在第14天的代表性激光多普勒血流仪(LDF)轨迹图;(E)单次氢气治疗组(1H₂)大鼠在第14天的代表性激光多普勒血流仪(LDF)轨迹图;(F)对照组大鼠在第14天的代表性激光多普勒血流仪(LDF)轨迹图。数据以均值±均值标准误(M±SEM)表示。*—与空白组相比差异有统计学意义(p<0.05);▲—与对照组相比差异有统计学意义(p<0.05);#—多次与单次氢气治疗组之间差异有统计学意义(p<0.05)。
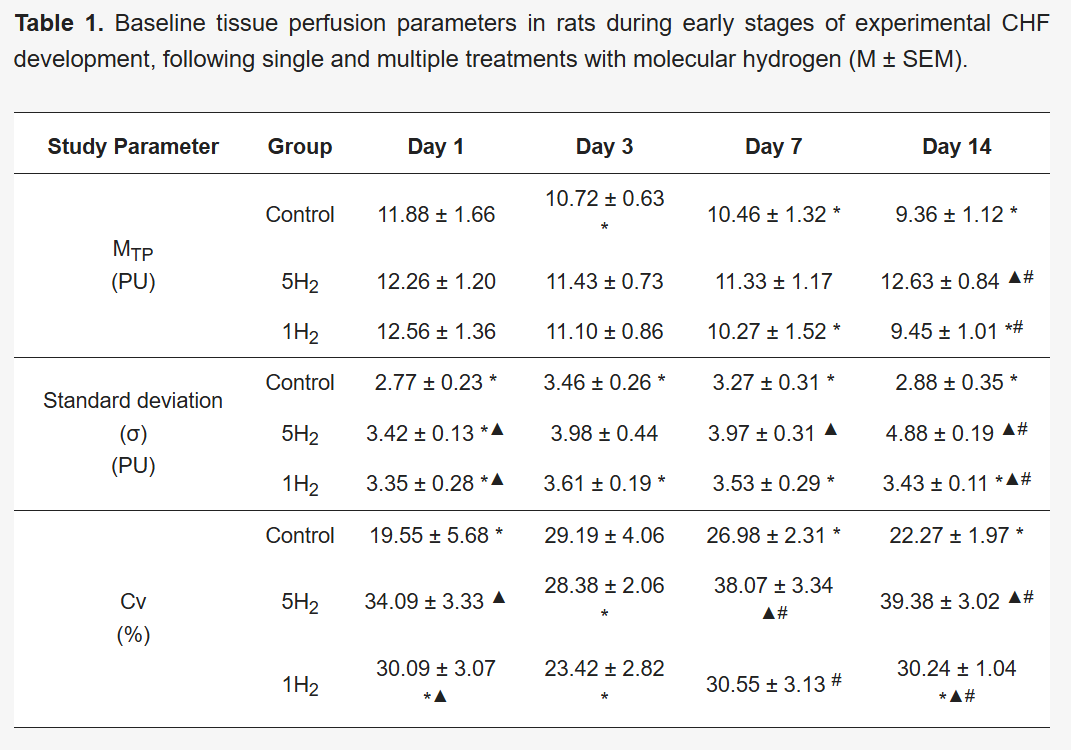
表1 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的基线组织灌注参数(M±SEM)
在多次吸入氢气组中,第14天的平均组织灌注量(MTP)比对照组高35%。与之相反,单次吸入氢气组从第7天开始,该参数较空白组出现统计学意义上的下降;到第14天,与多次吸入氢气组相比,差异达33%(表1、图1)。
在研究早期阶段,两组的血流水平标准差(σ)和变异系数(Cv)均有所升高。单次吸入氢气组的这些参数虽高于对照组,但从第7天起开始下降;实验结束时(第14天),其血流水平标准差较空白组低26%,变异系数较空白组低18%。多次吸入氢气组的血流时间调节程度和血管舒缩调节机制活性显著增强,这些参数始终维持在空白组的特征范围内;到研究第14天,其血流水平标准差比对照组高69%,变异系数比对照组高77%(表1、图1)。
低频(LF)功率谱的特征频率(F,Hz)可用于区分调节机制类型,因为不同机制在特定频率范围内发挥作用。内皮源性血流振荡振幅(Ae,相对单位)与大动脉壁内层的分泌活性相关,可用于评估代谢性体液机制对微血管通道管腔的影响程度。神经源性振荡振幅(An)反映交感神经(肾上腺素能)调节活性,而肌源性振荡振幅(Am)则体现钙离子(Ca²⁺)、钾离子(K⁺)在小动脉、毛细血管前括约肌和毛细血管括约肌平滑肌细胞膜上的扩散动态。因此,Ae、An、Am的变化可直接反映影响微循环通道血管壁肌肉组织的因素。心跳振荡振幅(Ac)和呼吸振荡振幅(Ar)则反映微循环血管中灌注和血管压力的动态变化,该变化取决于近端大血管压力梯度的波动以及吸气时胸腔的抽吸效应。因此,这些参数可体现中枢调节机制的作用[30,31]。
对对照组的小波谱分析显示,组织灌注调节以中枢成分为主,且存在缺血性停滞。与健康大鼠相比,对照组的内皮振荡振幅(Ae)降低47.39%,神经源性振荡振幅(An)降低46.71%,肌源性振荡振幅(Am)降低42.85%;相反,心跳振荡振幅(Ac)升高,且血流生成指数(FI)降低52.25%(表2、图2A、B、F)。由此可见,对照组是通过增加心脏负荷和升高中枢动脉压来维持组织代谢需求的。
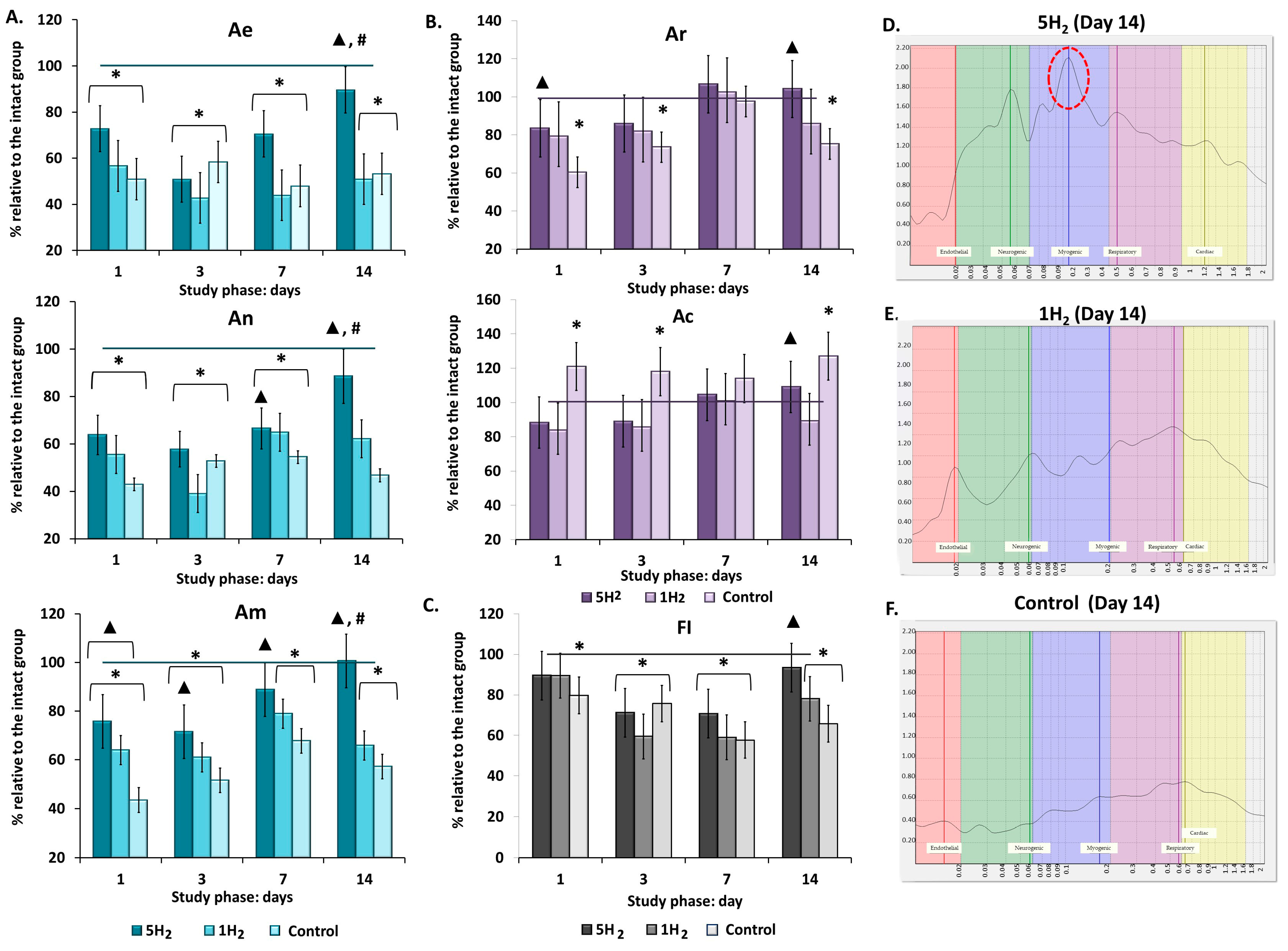
图2 慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的组织灌注幅频特性(AFC)变化趋势
(A)各组大鼠主动调节机制(内皮振荡(Ae)、神经源性振荡(An)、肌源性振荡(Am))柱状图;(B)各组大鼠被动调节机制(呼吸振荡(Ar)、心跳振荡(Ac))柱状图;(C)血流运动指数(FI)柱状图;(D)多次氢气治疗组(5H₂)大鼠在第14天的激光多普勒血流仪(LDF)频谱图(Am为主要频谱成分,以红色标注);(E)单次氢气治疗组(1H₂)大鼠在第14天的激光多普勒血流仪(LDF)频谱图;(F)对照组大鼠在第14天的激光多普勒血流仪(LDF)频谱图。数据以均值±均值标准误(M±SEM)表示。*—与空白组相比差异有统计学意义(p<0.05);▲—与对照组相比差异有统计学意义(p<0.05);#—多次与单次氢气治疗组之间差异有统计学意义(p<0.05)。
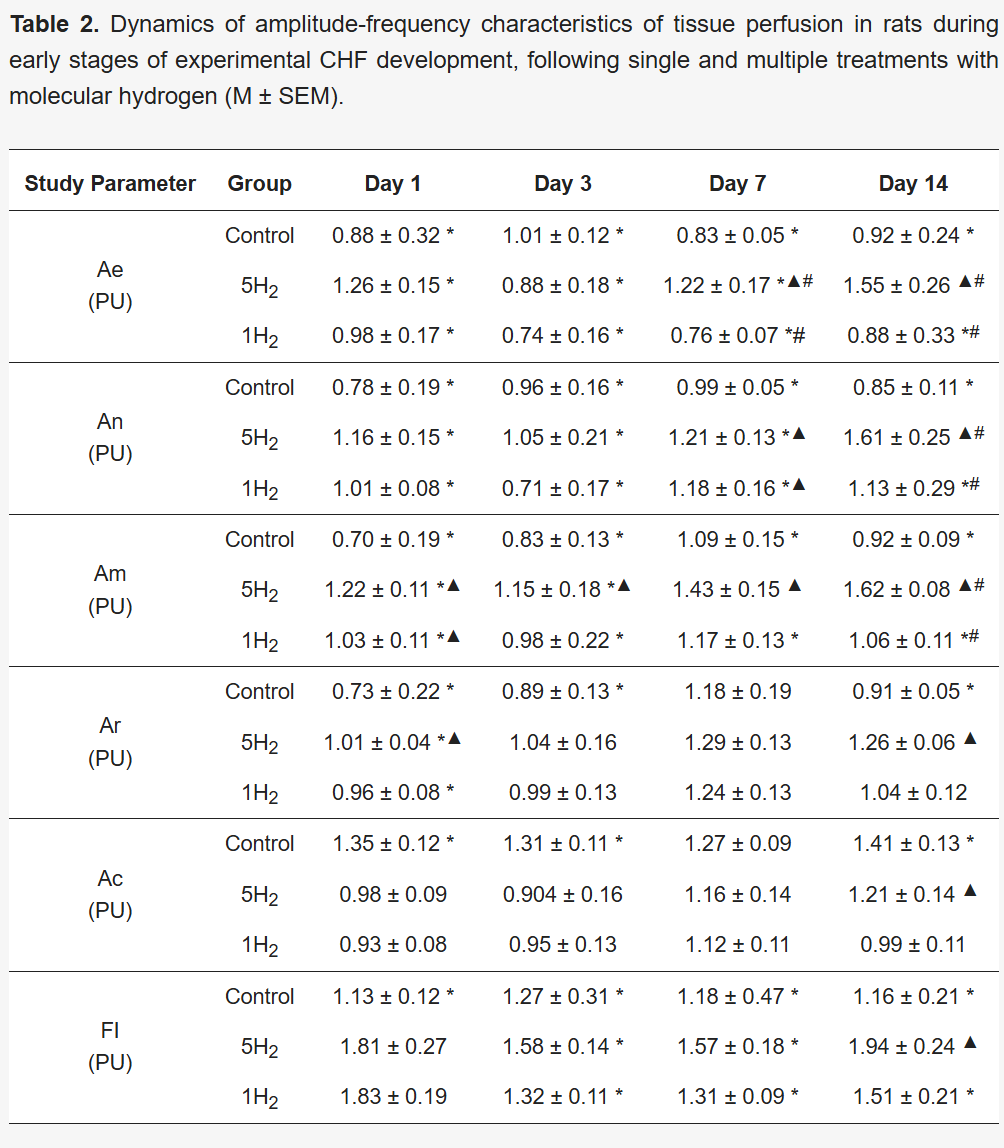
表2 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的组织灌注幅频特性变化趋势(M±SEM)
在心力衰竭早期反复吸入氢气,可通过两种机制动员局部血管舒张调节通路并阻止心肌累积性重构:一是降低心脏后负荷,二是增加心肌微循环血流量。到第14天,所有调节参数均恢复至空白组水平。在研究的第3、7、14天,局部因素振幅中以肌源性振荡振幅(Am)为主(表2、图2A-C)。单次氢气给药也有助于增强外周调节,但效果不如多次吸入氢气组显著(表2、图2A、D、E)。此外,单次氢气治疗组的血流生成指数(FI)比正常范围低31%(表2、图2B),表明其主要依赖心肺因素通过升高动静脉压力梯度来调节灌注。
3.2 氢气可增强组织有氧能量代谢,并促进适应性机制激活以维持代谢稳定
在证实氢气可通过激活局部调节因素增加营养性血流后,研究进一步评估了组织的代谢状态。对呼吸链辅酶内源性荧光强度的定量分析,可用于了解细胞代谢活性[32]。为评估吸入2%氢气对细胞内代谢的影响,研究检测了还原型烟酰胺腺嘌呤二核苷酸(NADH)和氧化型黄素腺嘌呤二核苷酸(FAD)的荧光水平。结果显示,反复给予高剂量肾上腺素后,随后14天内这些辅酶的荧光水平显著升高;同时,代谢指数(MI)逐渐下降,第14天降至最低值(为生理水平的47%)(表3、图3)。
研究结果表明,与对照组和单次氢气治疗组相比,反复吸入氢气可显著降低NADH和FAD的水平;相反,代谢指数(MI)升高,到第14天比对照组高73.68%。综上,这些结果提示,吸入2%氢气可有效维持线粒体有氧呼吸,从而在心力衰竭早期大鼠中阻止活性氧(ROS)过度生成和氧化应激发展(图3)。
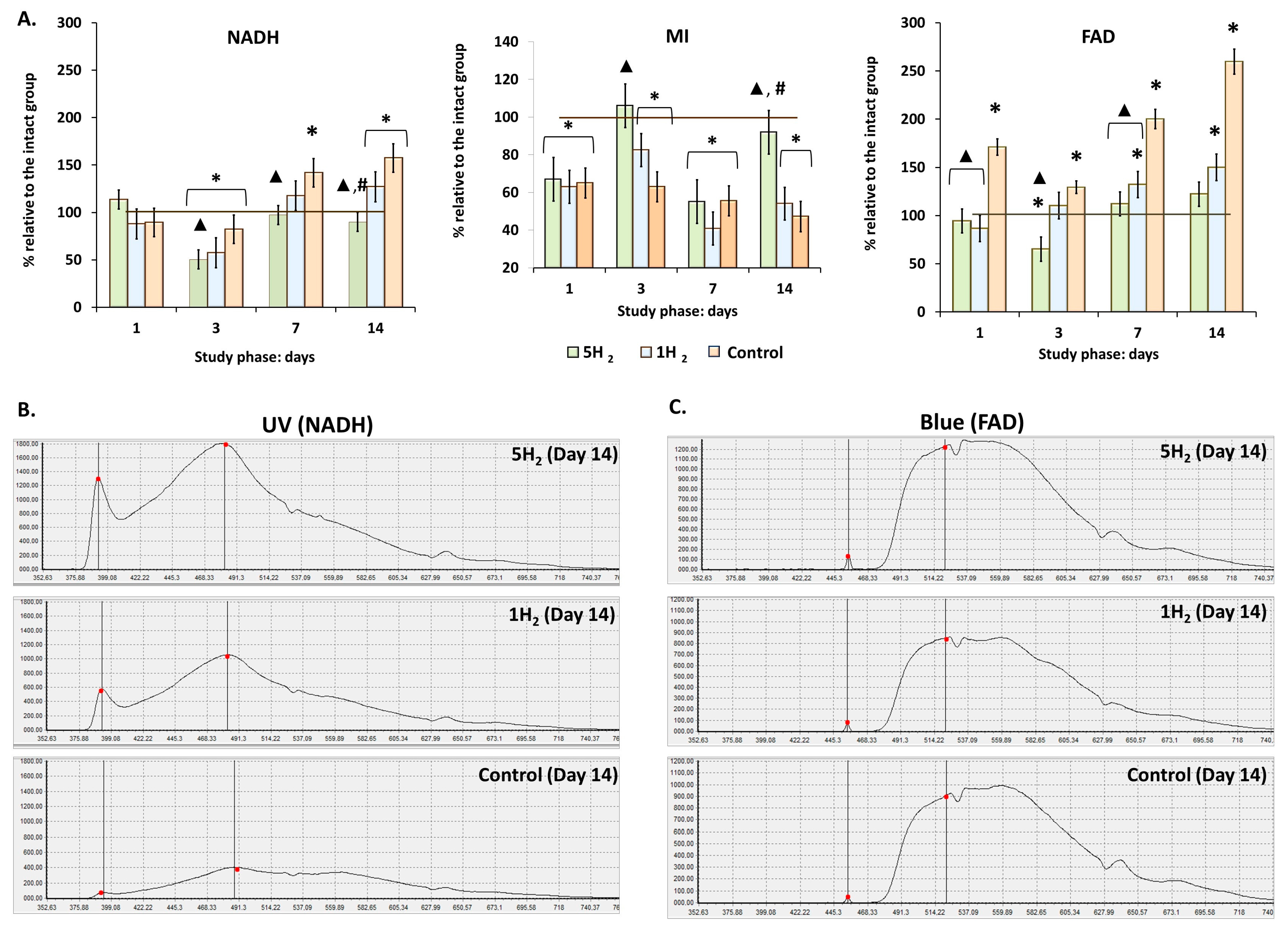
图3 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的组织代谢变化趋势
(A)细胞内代谢指标柱状图;(B)烟酰胺腺嘌呤二核苷酸(NADH)荧光的激光多普勒血流仪(LDF)轨迹图(紫外激光激发);(C)黄素腺嘌呤二核苷酸(FAD)荧光的激光多普勒血流仪(LDF)轨迹图(蓝色激光激发)。数据以均值±均值标准误(M±SEM)表示。*—与空白组相比差异有统计学意义(p<0.05);▲—与对照组相比差异有统计学意义(p<0.05);#—多次与单次氢气治疗组之间差异有统计学意义(p<0.05)。
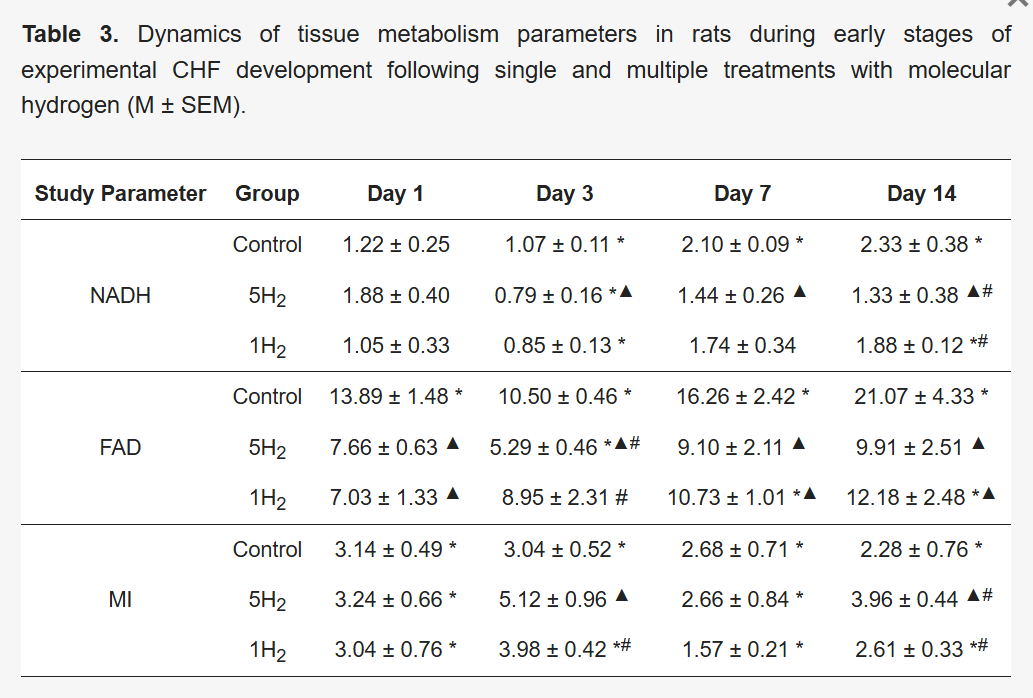
表3 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的组织代谢参数变化趋势(M±SEM)
为进一步评估组织代谢,研究通过记录组织冷却(至10°C)和加热(至35°C)时大鼠微循环-组织系统的适应系数,开展了适应性能力评估实验(图4)。对温度试验结果的分析显示,各组间存在显著差异。结果表明,从第7天开始,与对照组和单次氢气治疗组相比,多次氢气治疗组在加热(C(+))和冷却(C(-))时的适应系数均显著升高(图4)。

图4 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的微循环-组织系统适应系数变化趋势
(A)组织加热至35°C时的适应系数柱状图;(B)组织冷却至10°C时的适应系数柱状图;(C)多次氢气治疗组大鼠在研究第14天的激光多普勒血流仪(LDF)三维小波系数图。数据以均值±均值标准误(M±SEM)表示。*—与空白组相比差异有统计学意义(p<0.05);▲—与对照组相比差异有统计学意义(p<0.05);#—多次与单次氢气治疗组之间差异有统计学意义(p<0.05)。
综上,这些结果表明,长期高肾上腺素血症会导致后续能量依赖性代谢过程急剧减慢,并耗尽适应性储备。此外,在病理刺激后的早期反复吸入氢气,可缓解这种代谢失衡,帮助代谢恢复至生理水平,并保护对缺氧最敏感的组织免受损伤。
3.3 氢气可降低脂质过氧化过程的活性
活性氧(ROS)增加和脂质过氧化过程激活是导致微循环障碍的重要原因。微循环障碍会引发局部缺氧,而缺氧又会进一步刺激活性氧生成和脂质过氧化产物产生,从而形成自我延续的恶性循环,加剧氧化损伤和微血管功能障碍。
为阐明氢气的抗氧化机制,本研究检测了大鼠血浆中脂质过氧化(LPO)产物水平和过氧化氢酶活性,以探究氢气在慢性心力衰竭(CHF)早期对脂质膜损伤的潜在保护作用。
结果显示,所有研究组的二烯共轭物(DC)和三烯共轭物(TC)水平均无显著变化(表4)。这一现象可归因于这些化合物稳定性极差,会迅速转化为反应性强但更稳定的脂质过氧化终产物。
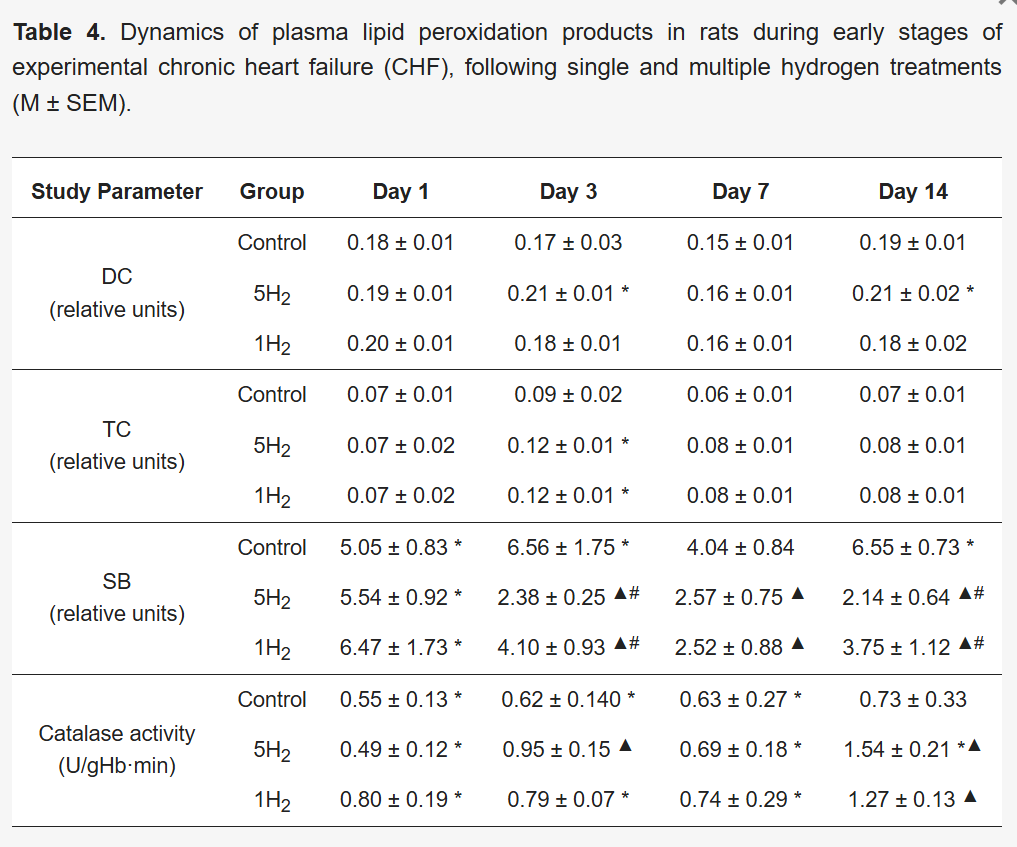
表4 实验性慢性心力衰竭(CHF)早期大鼠及经单次和多次氢气治疗后大鼠的血浆脂质过氧化产物变化趋势(M±SEM)
希夫碱(SB)是脂质过氧化过程中形成的稳定终产物。对照组在研究各阶段的希夫碱水平均高于空白组,在最后一次注射肾上腺素后的第3天和第14天达到峰值。这些结果表明,对照组存在持续性氧化应激和膜脂质损伤。与之相反,两个氢气治疗组仅在第1天出现希夫碱水平升高,从第3天起逐渐下降,实验结束时恢复至生理正常范围。此外,多次氢气给药的效果更显著:第3天,多次吸入氢气组的希夫碱水平比单次吸入组低41.95%;到第14天,这一差异扩大至42.93%(表4)。
进一步研究发现,氢气治疗组的抗氧化防御机制得到增强。具体而言,多次吸入氢气组在第14天的过氧化氢酶活性较基线升高2.11倍,而单次吸入组的酶活性恢复至基线水平。相反,对照组在第14天的过氧化氢酶活性较空白组显著下降约2.5倍(表4)。这些结果提示,氢气可抑制脂质过氧化产物形成并增强内源性抗氧化酶活性,从而减轻细胞膜的累积性脂质过氧化,防止组织氧化损伤。
3.4 慢性心力衰竭(CHF)发展早期给予氢气,有助于维持微循环和心肌形态的生理水平,并限制心脏脂质过氧化过程
研究对长期交感肾上腺刺激及后续氢气给药后的心肌变化进行了组织学评估。在最后一次注射肾上腺素后的第14天,收集心肌组织样本并进行苏木精-伊红(H&E)染色,以评估组织水平的结构变化。
对照组大鼠心肌中观察到明显的微循环障碍,包括小动脉内出现大型红色血栓、毛细血管内血液淤滞、显著的小静脉淤血以及大量出血。此外,还发现严重的间质水肿和血管周围水肿,同时存在多处心肌细胞过度收缩灶、胞质染色不均的心肌细胞,以及肌纤维断裂区域(图5D)。值得注意的是,单次氢气给药组也观察到类似变化,但程度较轻(图5C)。相反,在接受反复氢气治疗的大鼠心肌中,与另外两组相比,血管周围水肿和间质水肿的程度显著减轻;未观察到肌纤维断裂区域,仅存在散在的心肌细胞过度收缩灶,部分心肌细胞表现出胞质染色不均;未观察到出血和小动脉内血栓,但部分毛细血管出现红细胞淤滞,且某些小静脉存在中度淤血(图5A)。这些结果表明,反复氢气给药对实验条件下相关的微血管和心肌结构紊乱具有保护作用。
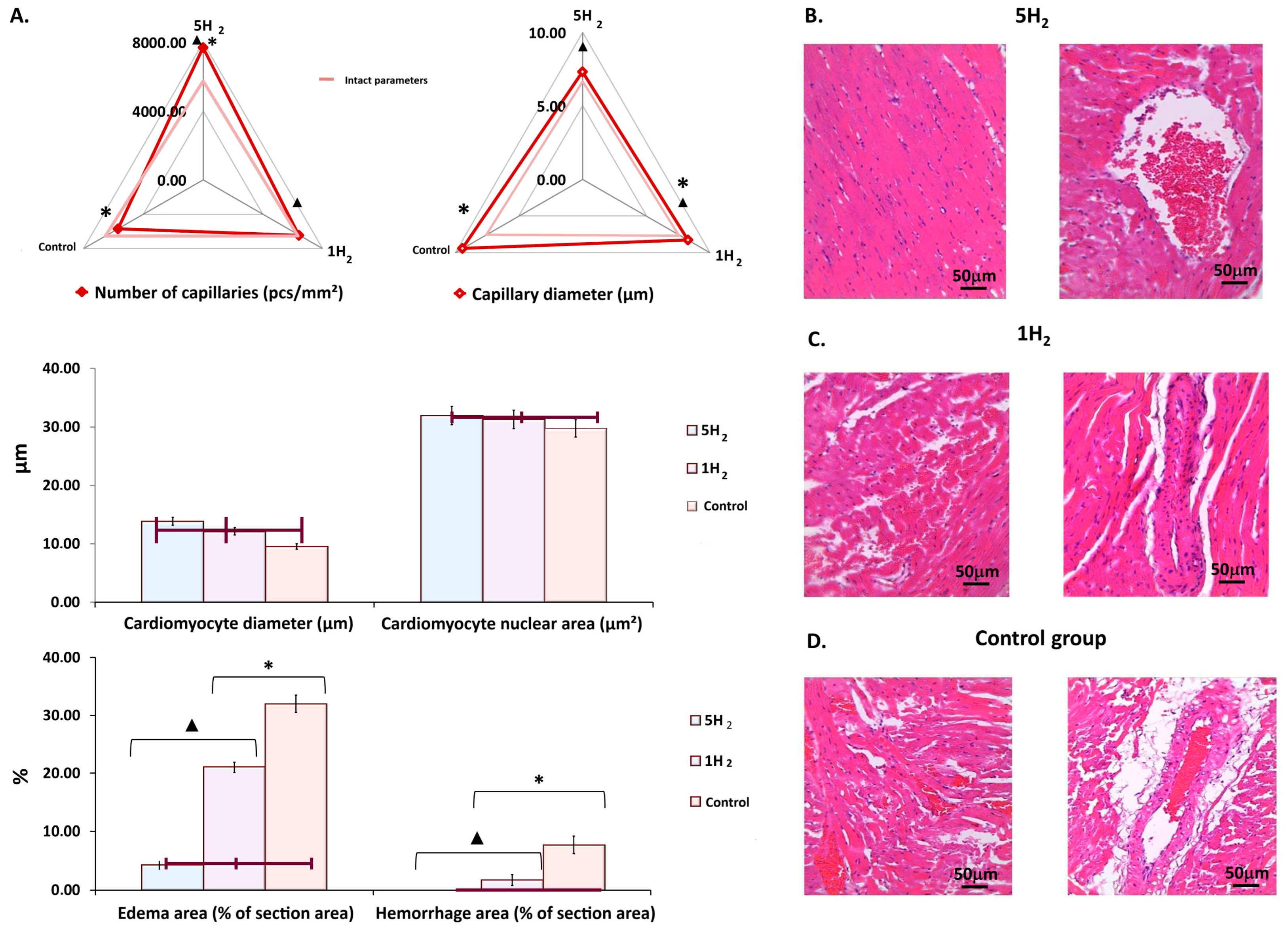
图5 各组大鼠在最后一次注射肾上腺素后第14天的心肌形态学变化
(A)心肌形态计量学参数变化图;(B)多次氢气治疗组大鼠的心肌组织;(C)单次氢气治疗组大鼠的心肌组织;(D)对照组大鼠的心肌组织。比例尺:50 μm(紫外光下放大倍数约×7,总放大倍数×20)。对10个视野进行定量分析,数据以均值±均值标准误(M±SEM)表示。*—与空白组相比差异有统计学意义(p<0.05);▲—与对照组相比差异有统计学意义(p<0.05)。
对对照组心肌的形态计量学评估显示,毛细血管密度显著降低18.72%,同时毛细血管管腔直径增加13.02%;此外,心肌细胞肥大18.65%,血管周围水肿和出血性病变面积显著增加7.8倍(图5A、D)。
对单次与多次氢气治疗后的心肌组织进行对比形态计量学分析发现,与对照组相比,单次氢气治疗组和多次氢气治疗组的心肌整体毛细血管数量分别增加约13%和35%;同时,毛细血管管腔直径均有所减小——单次氢气治疗组较对照组减小12%,多次氢气治疗组较对照组减小32%(图5A、B)。此外,与对照组相比,反复氢气治疗使心肌细胞直径减小11%。这些结构变化同时伴随着心肌内水肿和出血区域的显著减少(图5A、B)。
在慢性心力衰竭模型建立后第14天,对对照组大鼠心肌进行宏观检查发现,其心脏重量较生理基线(空白组)增加29%;氢气(H₂)治疗可降低心脏重量,且多次氢气给药组与对照组相比差异具有统计学意义(表2)。此外,研究还评估了心肌组织中丙二醛(MDA)水平(作为脂质过氧化指标),结果显示,与未接受氢气治疗的实验性慢性心力衰竭模型大鼠相比,氢气治疗组的丙二醛水平显著降低(表5)。

表5 慢性心力衰竭(CHF)模型建立后第14天,经单次和多次氢气治疗的大鼠心脏重量及心肌丙二醛(MDA)浓度(M±SEM)
因此,向外周循环反复注射高剂量儿茶酚胺所引发的显著微循环障碍,可能激活了与氧化应激、炎症和凋亡相关的机制[33];这进而加剧了已出现的血流动力学和灌注-代谢紊乱,耗尽机体的适应性储备,最终导致心肌功能障碍和慢性心力衰竭的发生。反复氢气治疗通过减轻氧化应激、维持微循环完整性,有效缓解了上述紊乱,从而确保心肌功能所需的充足灌注和代谢稳态。
4 讨论
本研究阐明了氢气的抗氧化特性——通过调节微循环机制和组织代谢,减轻与心力衰竭相关的心肌缺血-再灌注损伤。为评估氢气治疗的疗效,研究对比了在心力衰竭发展早期接受单次或多次氢气吸入的大鼠,与未接受任何治疗干预的大鼠之间的各项参数差异。所有激光多普勒血流仪(LDF)数据的变化趋势均表明,对照组出现淤滞性微循环衰竭进展,分别对应中度(II期)和重度(III期):中度衰竭的特征是组织血流减少10%–25%,重度衰竭则减少25%–40%[34]。血管功能障碍的机制之一可能是超氧阴离子自由基生成增加——这类活性氧会与一氧化氮(NO)快速反应生成过氧亚硝酸盐,而过氧亚硝酸盐可通过升高血管阻力引发血管收缩[35]。
反复氢气吸入可增加组织灌注,这一效应归因于微循环血管舒张,与在人体研究中观察到的结果一致(饮用富氢水可增强血流介导的血管舒张反应[36])。基于本研究获得的幅频特性数据,可探讨氢气调节微循环血流动力学的机制:
1. 内皮活性指数(Ae)升高,表明内皮分泌功能增强,一氧化氮(强效血管舒张剂,可降低小动脉和大动脉张力)合成增加[30,31];该效应有助于维持中枢血管与微循环血流动力学段之间的血压平衡,从而提高组织血流的容积和速度参数。
2. 整个实验过程中神经源性振荡振幅(An)持续升高,表明交感肾上腺素能影响减弱,导致动静脉分流和小动脉张力降低。
3. 肌源性振荡振幅(Am)升高,反映终末小动脉和毛细血管前括约肌平滑肌细胞的受体装置功能恢复,优化了调节钾离子(K⁺)和钙离子(Ca²⁺)交换的膜离子通道功能,这有助于将毛细血管微循环维持在生理水平[31,32]。
这些结果补充了我们此前关于氢气对红细胞(血液中负责氧气运输的细胞)影响的研究[22]。具体而言,在慢性心力衰竭发展过程中,氢气吸入可减少大鼠红细胞聚集,增加细胞表面电荷、三磷酸腺苷(ATP)和2,3-二磷酸甘油酸(2,3-DPG)水平;相反,慢性心力衰竭状态下,红细胞聚集性增加,表面电荷和代谢活性降低。氢气治疗改善慢性心力衰竭大鼠的红细胞参数,可增强血液流变学特性,减少毛细血管内缺氧,从而有助于恢复血液携氧能力。因此,此前观察到的血液氧运输能力增强,与本研究中氢气通过激活外周血管调节机制改善微循环功能的结果相辅相成,共同维持机体稳态并防止组织缺氧。
此外,对照组灌注中枢调节参数(Ar、Ac)的升高,表明其启动了“能量代偿机制”——通过增强心肺因素的影响来提高动静脉压力梯度,从而增加流向微循环血管的血流量。然而,脉搏波振幅的增大会加剧微循环内血管壁损伤,导致血管收缩增强,进一步减少组织灌注。氢气通过激活微循环血管水平的张力调节因素,使血管壁平滑肌细胞舒张,从而降低总血管阻力;这一过程无需升高中枢动脉压,因此不会增加心脏后负荷,进而也有助于维持充足的心肌灌注。
氢气吸入还影响组织能量代谢状态:对照组大鼠的烟酰胺腺嘌呤二核苷酸(NADH)和黄素腺嘌呤二核苷酸(FAD)水平升高,而三磷酸腺苷(ATP)水平显著低于生理正常范围,表明线粒体呼吸链复合物I和II功能障碍,导致ATP合成减少[37];反复氢气给药有助于将线粒体有氧呼吸维持在生理水平。大量研究表明,线粒体复合物I和II是线粒体内活性氧(ROS)产生的主要来源[38,39]:活性氧的产生途径包括间接途径(复合物II的电子反向传递机制——在高琥珀酸浓度下,还原型泛醌库中的电子转移至复合物I,导致病理性水平的活性氧生成[40,41])和直接途径(过量还原型黄素腺嘌呤二核苷酸(FADH₂)向氧气传递电子,以及反向电子传递(RET)增强导致活性氧生成增加[42,43])。反过来,高反应性的活性氧会损伤线粒体膜,影响ATP合成。
氢气的特殊性质(分子体积小、呈电中性、非极性)使其能够快速跨膜扩散,在1分钟内到达细胞内细胞器并调节其功能[44]。氢气治疗组中观察到的NADH和FAD浓度降低,以及代谢指数(MI)升高,可通过氢气的抗氧化活性解释——本研究中血浆和心肌组织中脂质过氧化产物水平的降低也证实了这一点。此外,文献中的实验数据证实,氢气不仅能选择性清除羟基自由基和过氧亚硝酸盐,还能清除线粒体来源的活性氧,尤其是通过抑制复合物I产生超氧化物[45,46]。氢气可直接抑制烟酰胺腺嘌呤二核苷酸磷酸(NADPH)氧化酶的表达,减少线粒体损伤,从而抑制活性氧生成,并下调下游信号通路(如ERK1/2、p38、JNK),最终发挥保护作用[47]。因此,结合文献报道和本研究中观察到的有氧代谢过程增强结果,可提出假设:氢气通过抑制自由基氧化,调节线粒体生物能量代谢,从而发挥心脏保护作用。
通过检测血浆中脂质过氧化产物水平的变化(同时伴随过氧化氢酶活性升高)来评估脂质过氧化活性,结果证实了氢气的抗氧化效应:氢气治疗后第3天,大鼠血浆中脂质过氧化的毒性最强终产物——希夫碱(SB)水平即显著降低,并在后续研究阶段持续维持低水平。希夫碱反应性强,可发生聚合、缩聚反应并生成病理性分子间加合物,这些物质在慢性疾病和衰老过程中累积,从而损害组织功能活性[48,49]。此外,本研究发现,氢气暴露第3天即可检测到过氧化氢酶活性升高。
关于氢气的额外作用,多项研究表明,氢气可激活核因子E2相关因子2(Nrf2)并促进其向细胞核转运,从而增强抗氧化酶(如过氧化氢酶(CAT)、谷胱甘肽过氧化物酶1(GPX1))的转录[50]。此外,已有研究证实,心脏中过氧化氢酶的过表达可有效降低细胞内活性氧水平,改善线粒体结构完整性,并有助于维持正常心脏功能[51]。本研究表明,氢气吸入可减轻慢性心力衰竭模型早期的心肌氧化损伤。
心肌组织学和形态计量学检查显示,在慢性心力衰竭发展早期,氢气(尤其是反复给药)的显著抗氧化和代谢效应,促进了心肌微循环的营养性改变;具体而言,这些效应与营养性血流量增加、静脉回流改善、组织水肿减轻以及大部分心肌细胞结构完整性维持相关。因此,这些变化有助于防止心肌进展为不可逆的形态和功能损伤,从而可能减少对长期、昂贵治疗干预的需求。
考虑到血流动力学参数在心力衰竭进展中的作用[52],本研究数据显示,氢气吸入具有有益效应:改善血管中的代谢和氧化指标,帮助恢复微血管张力调节的正常状态;这些效应可能有助于预防或限制慢性心力衰竭中的心肌重构。
综上,氢气在慢性心力衰竭管理中的应用可被视为一种安全有效的预防和治疗手段。然而,本研究存在一些局限性需予以说明:尽管氢气吸入是生理相关性最强且最安全的给药方式,但为每个个体确定最佳剂量仍具挑战性;此外,14天的研究周期无法评估氢气治疗的长期疗效和安全性(包括初始有益效应是否会持续或达到平台期,从而维持心肌功能活性);长期氢气给药可能破坏氧化-抗氧化平衡的担忧仍存在;最后,机体对反复氢气暴露的适应性或耐受性问题也需进一步研究。
目前,关于氢气用于预防和治疗的给药剂量与时长,尚无统一的全球标准;此外,本研究仅局限于大鼠交感-肾上腺刺激模型,未探究其他慢性心力衰竭模型。未来需开展更多研究以验证和拓展这些发现。为解决上述问题,我们计划延长氢气暴露时间,开展长期研究以探究氢气的作用机制;同时,致力于制定氢气作为活性抗氧化剂的应用方案,以期预防慢性心力衰竭的发生。此外,需注意的是,已有大量研究(超过2000篇文献)证实,在广泛浓度范围内氢气均无毒性;但要在特定疾病模型中确定其安全性,仍需分析毒性相关的生化和组织学标志物。
5 结论
综上所述,本研究证实了在慢性心力衰竭发展早期氢气的营养作用:氢气可将营养性血流、组织灌注和能量代谢恢复至生理适宜水平,从而防止组织缺氧和氧化应激,这些效应有助于维持心肌收缩功能。因此,在长期交感-肾上腺刺激的情况下,氢气可能成为一种极具潜力的预防手段。
https://blog.sciencenet.cn/blog-41174-1512430.html
上一篇:首个慢性疲劳综合征血液检测方法问世
下一篇:巴克衰老研究所,老龄化研究中心加速基础科学和临床科学的转化