ВЉЮФ
ЩњЮяФмРэТлЕФгІгУЧАОАЃЈ2ЃЉ
||
Ш§ЁЂДњаЛМВВЁЕФФмСПЪгНЧЃКЗЪХжЁЂЬЧФђВЁгывШЕКЫиЕжПЙ
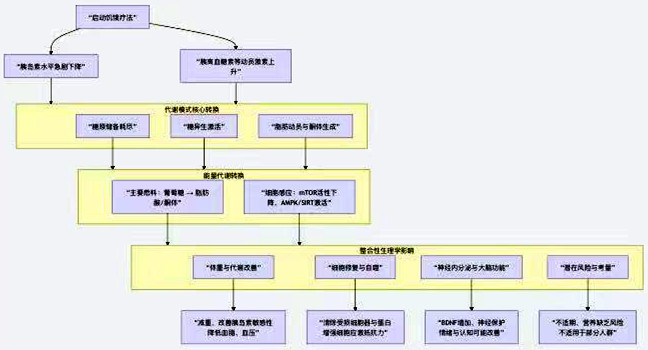
ДгЩњЮяФмбЇЪгНЧПДЃЌЗЪХжЁЂЬЧФђВЁгывШЕКЫиЕжПЙЪЧЭЌвЛИљБОЮЪЬтЕФВЛЭЌБэЯжЃКШЋЩэадЕФФмСПДњаЛЮШЬЌБРРЃЁЃЦфКЫаФУЌЖмдкгкЁАФмСПЩуШыЙ§ЪЃЁБгыЁАФмСПРћгУЕЭаЇЁБЕФЪЇКтЃЌЕМжТФмСПдкДэЮѓЕФЕиЗНЃЈШчжЌЗОзщжЏЁЂИЮдрЁЂМЁШтЃЉвдДэЮѓЕФаЮЪНЃЈШчгЮРыжЌЗОЫсЁЂжЌжЪжаМфВњЮяЃЉЖбЛ§ЃЌзюжеЦЦЛЕвШЕКЫиаХКХКЭШЋЩэДњаЛЦНКтЁЃЮЊАбЮеетШ§епЕФФмСПСЊЯЕгыКЫаФВювьЃЌБэ5ИХРЈСЫЫќУЧЕФЙиМќЬиеїЃК
Бэ5 ЗЪХжЁЂЬЧФђВЁгывШЕКЫиЕжПЙЕФСЊЯЕгыВювь
МВВЁ/зДЬЌ | КЫаФФмСПЪЇКтЬиеї | ЙиМќЯИАћ/зщжЏ | ЖдШЋЩэФмСПСїЕФжївЊгАЯь |
ЗЪХж | ФмСПДЂДцЙ§ЪЃЃКГЄЦкЩуШы > ЯћКФЃЌЙ§ЪЃФмСПвдИЪгЭШ§ѕЅаЮЪНдкАзжЌЗОжавьГЃРЉеХДЂДцЁЃ | АзЩЋжЌЗОзщжЏЃЈгШЦфФкдржЌЗОЃЉ | ЗжУкЮЩТвЕФжЌЗОвђзгЃЌв§ЗЂТ§адЕЭЖШбзжЂЃЌЪЧвШЕКЫиЕжПЙЕФЁАЪМЖЏЦїЙйЁБЁЃ |
вШЕКЫиЕжПЙ | ФмСПаХКХЪЇСщЃКЯИАћЖдвШЕКЫиЗЂГіЕФ ЁАЩуШыВЂРћгУФмСПЁБжИСюВЛУєИаЁЃ | ЙЧїРМЁЁЂИЮдрЁЂжЌЗОзщжЏ | ЦЯЬбЬЧЮоЗЈБЛгааЇЩуШыКЭбѕЛЏЃЌЭЌЪБжЌЗОЗжНтВЛЪмвжжЦЃЌЕМжТбЊжЌвьГЃКЭФмСПРћгУеЯАЁЃ |
2аЭЬЧФђВЁ | ФмСПЕїПиЯЕЭГБРРЃЃКвШЕКІТЯИАћДњГЅЫЅНпЃЌЮоЗЈЗжУкзуЙЛвШЕКЫиРДПЫЗўЕжПЙЃЌЕМжТЁАФмСПРЫЗбЁБЃЈбЊЬЧМЋИпЕЋЯИАћШБФмЃЉЁЃ | вШЯйІТЯИАћЁЂИЮдр | бЊЬЧЪЇПиЃЈФмСПЛѕБвЮоЗЈНјШыЯИАћЃЉЃЌЩэЬхБЛЦШЗжНтЕААзжЪКЭжЌЗОЙЉФмЃЌв§ЗЂЖрЯЕЭГЫ№КІЁЃ |
1. ЗжзгЛњжЦЃКФмСПЭјТчШчКЮвЛВНВНЪЇСщЃП
ЦфВЁРэбнБфзёбвЛИіЧхЮњЕФФмСПТпМСДЬѕЃК
ЃЈ1ЃЉЦ№ЕуЃКФмСПЙ§ЪЃгыжЌЖОад
ГЄЦкЙ§СПгЊбјЃЈгШЦфИпжЌИпЬЧЃЉЕМжТФмСПЕзЮяГЌГіЯпСЃЬхЕФМДЪБбѕЛЏФмСІЁЃЖргрЕФжЌЗОЫсдкЗЧжЌЗОЯИАћЃЈШчИЮЯИАћЁЂМЁЯИАћЃЉжазЊЛЏЮЊЖОаджЌжЪжаМфВњЮяЃЈШчЩёОѕЃАЗЁЂЖўѕЃИЪгЭЃЉЁЃЫќУЧЛсЃКЂйжБНгИЩШХвШЕКЫиаХКХЭЈТЗЃЌзшАЦЯЬбЬЧзЊдЫЕААзGLUT4ЯђЯИАћФЄзЊвЦЃЛЂкгеЕМЯпСЃЬхбѕЛЏгІМЄКЭЙІФмеЯАЃЌНЕЕЭЯИАћЁАШМЩеЁБШМСЯЕФФмСІЁЃ
ЃЈ2ЃЉКЫаФЃКЯпСЃЬхЙІФмеЯА
ЙЧїРМЁКЭИЮдрЕФЯпСЃЬхГіЯжЪ§СПМѕЩйЁЂЙІФмЪмЫ№ЃЈШчзюДѓКФбѕТЪЯТНЕЁЂATPКЯГЩаЇТЪНЕЕЭЃЉЁЃетЪЙЕУЃКЂйжЌЗОЫсбѕЛЏВЛШЋЃЌМгОчжЌжЪжаМфВњЮяЛ§РлЃЛЂкЦЯЬбЬЧЕФгабѕбѕЛЏЪмзшЃЌЯИАћИќвРРЕЕЭаЇЕФЬЧНЭНтЃЛЂлЛюадбѕЃЈROSЃЉВњЩњдіМгЃЌНјвЛВНЫ№КІвШЕКЫиаХКХЕААзЁЃ
ЃЈ3ЃЉЪрХІЃКФмСПИагІЦїЪЇЕї
ЙиМќЕФФмСПИаЪмЦїдкЪЇКтЛЗОГжаЙІФмЮЩТвЃК
AMPKЛюадЪмвжжЦЃКдкИпгЊбјзДЬЌЯТЃЌAMPKЃЈБОгІдкФмСПВЛзуЪБМЄЛюЃЉЛюадНЕЕЭЃЌЕМжТЦфДйНјжЌЗОЫсбѕЛЏЁЂдіЧПвШЕКЫиУєИаадЕФзїгУМѕШѕЁЃ
mTORC1Й§ЖШМЄЛюЃКГжајЕФгЊбјаХКХЪЙmTORC1ЃЈКЯГЩДњаЛжїПиПЊЙиЃЉвьГЃЛюдОЃЌвжжЦздЪЩЃЈЯИАћздЮвЧхРэЃЉЃЌВЂМгживШЕКЫиаХКХЭЈТЗжаЕФИКЗДРЁвжжЦЁЃ
ЃЈ4ЃЉЗХДѓЃКбзжЂгыФкжЪЭјгІМЄ
ФмСПЙ§ЪЃДЅЗЂжЌЗОзщжЏОоЪЩЯИАћНўШѓЃЌЪЭЗХбзжЂвђзгЃЈШчTNF-ІСЃЌIL-6ЃЉЃЌетаЉвђзгПЩжБНгИЩШХвШЕКЫиаХКХЁЃЭЌЪБЃЌЯИАћФкжЌжЪЖбЛ§КЭROSв§ЗЂЁАФкжЪЭјгІМЄЁБЃЌЦЦЛЕЕААзжЪелЕўЃЌНјвЛВНМгОчвШЕКЫиЕжПЙКЭІТЯИАћЕђЭіЁЃ
ЃЈ5ЃЉжеОжЃКвШЕКІТЯИАћДњГЅЫЅНп
ЮЊПЫЗўвШЕКЫиЕжПЙЃЌвШЕКІТЯИАћзюГѕЛсДњГЅаддіЩњЁЂГЌСПЗжУквШЕКЫиЁЃЕЋГЄЦкГЌИККЩЙЄзїЃЌМгЩЯжЌЖОадЁЂИпЬЧЖОадЃЈЦЯЬбЬЧЖОадЃЉКЭбзжЂЕФГжајЙЅЛїЃЌзюжеЕМжТІТЯИАћЙІФмКФНпКЭЕђЭіЁЃвШЕКЫиЗжУкСПОјЖдВЛзуЃЌБъжОзХНјШыВЛПЩФцЕФ2аЭЬЧФђВЁНзЖЮЁЃ
2. ЧАбигыжЮСЦЦєЪОЃКДгЁАЖдПЙжЂзДЁБЕНЁАЛжИДФмСПЮШЬЌЁБ
ЛљгкФмСПЪгНЧЃЌЯжДњжЮСЦВпТде§ДгЕЅДПНЕЬЧзЊЯђИФЩЦећЬхФмСПДњаЛЃК
ЃЈ1ЃЉЩњЛюЗНЪНИЩдЄЃЈИљБОЃЉЃКвћЪГПижЦгыдЫЖЏЪЧЛжИДФмСПЦНКтзюгааЇЕФЗНЪНЁЃдЫЖЏжБНгМЄЛюAMPKЃЌдіЧПЯпСЃЬхЩњЮяКЯГЩгыЙІФмЃЌВЂИФЩЦвШЕКЫиУєИаадЁЃ
ЃЈ2ЃЉКЫаФвЉЮяЛњжЦ
ЖўМзЫЋывЃКОЕфвЉЮяЃЌЦфКЫаФЛњжЦжЎвЛЪЧМЄЛюAMPKЁЃ
GLP-1ЪмЬхМЄЖЏМСЃЈШчЫОУРИёТГыФЃЉЃКЭЈЙ§жаЪрКЭЭтжмзїгУЃЌвжжЦЪГгћЁЂИФЩЦІТЯИАћЙІФмЃЌДгдДЭЗЩЯМѕЩйФмСПЩуШыЁЂдіЧПФмСПЕїПиЁЃ
SGLT2вжжЦМСЃЈШчЖїИёСаОЛЃЉЃКЭЈЙ§ФђвКжБНгХХГіЖргрЦЯЬбЬЧЃЈФмСПЃЉЃЌЧПаажЦдьЁАФмСПИКЦНКтЁБЃЌМѕЧсЬхжиКЭФкдржЌЗОЁЃ
ЃЈ3ЃЉаТаЫбаОПЗНЯђ
АаЯђЯпСЃЬхЙІФмЃКбаЗЂвЉЮядіЧПЯпСЃЬхЩњЮяКЯГЩЁЂИФЩЦЦфаЇТЪЁЃ
ЕїНкжЌЗОзщжЏДњаЛЃКДйНјАзЩЋжЌЗОЁАКжБфЁБЃЌдіМгФмСПвдШШЕФаЮЪНКФЩЂЁЃ
ИФЩЦЯИАћМфФмСПОШдЎЃКЬНЫїШчКЮдіЧПНЁПЕЯИАћЯђДњаЛЮЩТвЯИАћЕФФмСПжЇдЎЁЃ
3. змНс
вђДЫЃЌДгФмСПЪгНЧПДЃКЗЪХжЪЧФмСПДЂДцЕФЪЇПиЃЌвШЕКЫиЕжПЙЪЧФмСПРћгУЕФЪЇСщЃЌЖј2аЭЬЧФђВЁдђЪЧФмСПЕїПиЯЕЭГЕФШЋУцБРРЃЁЃРэНтетвЛФмСПСДЬѕЃЌВЛНіНвЪОСЫМВВЁЕФБОжЪЃЌвВЮЊдЄЗРКЭжЮСЦЬсЙЉСЫИљБОадЕФЫМТЗЃККЫаФдкгкЛжИДЛњЬхЖдФмСПЕФИпаЇЁЂЦНКтРћгУЃЌЖјЗЧНіНіДІРэзїЮЊБэЯѓЕФбЊЬЧЛђЬхжиЪ§зжЁЃетдйДЮгЁжЄСЫЩњЮяФмбЇзїЮЊРэНтЩњУќгыМВВЁЛљДЁПђМмЕФЧПДѓСІСПЁЃ
ЫФЁЂМЂЖіСЦЗЈЖдЮяжЪДњаЛЁЂФмСПзЊЛЏМАЦфЩњРэбЇгАЯь
ЁАМЂЖіСЦЗЈЁБЃЈЭЈГЃжИМфаЊадЖЯЪГЛђШШСПЯожЦЃЉЪЧвЛжжЭЈЙ§жїЖЏЕїПиФмСПЩуШыДАПкЃЌРДЯЕЭГаджиЫмЩэЬхЮяжЪДњаЛгыФмСПзЊЛЏФЃЪНЕФИЩдЄВпТдЁЃЦфЩњРэбЇгАЯьЩюдЖЧвИДдгЃЌКЫаФдкгкДЅЗЂДгЁАБЅЪГ-ДЂДцЁБФЃЪНЯђЁАМЂЖі-ЖЏдБЁБФЃЪНЕФДњаЛзЊЛЛЁЃЭМ1ЪЧЦфзїгУЕФЯЕЭГадНтЮіЃК
ЭМ1 МЂЖіСЦЗЈЖдЮяжЪДњаЛЁЂФмСПзЊЛЏМАЦфЩњРэбЇгАЯь
ЯТУцЃЌЮвУЧЩюШыЕНЗжзггыЩњРэВуУцЃЌОпЬхНтЮіЦфЛњжЦгыгАЯьЁЃ
1. ЖдЮяжЪДњаЛгыФмСПзЊЛЏЕФжиЫм
МЂЖіДЅЗЂЕФМЄЫиБфЛЏЃЈвШЕКЫиЁ§ЃЌвШИпбЊЬЧЫиЁЂЩіЩЯЯйЫиЁЂЦЄжЪДМЁќЃЉжБНгжиБрГЬДњаЛЭЈТЗЃК
Бэ6 МЂЖіДЅЗЂЕФМЄЫиБфЛЏМАДњаЛЭЈТЗЕФжиаТБрГЬ
ДњаЛВуУц | ОпЬхБфЛЏгыЛњжЦ |
ЬМЫЎЛЏКЯЮяДњаЛ | ЂйИЮЬЧдбИЫйКФОЁЃЈ24аЁЪБФкЃЉЃЛЂкЬЧвьЩњГЩЮЊбЊЬЧжївЊРДдДЃКРћгУШщЫсЁЂИЪгЭЃЈРДзджЌЗОЃЉКЭЩњЬЧАБЛљЫсЃЈРДздМЁШтЕААзЃЉдкИЮдрКЯГЩЦЯЬбЬЧЃЛЂлШЋЩэвШЕКЫиУєИаадЬсЩ§ЃКЯИАћЖдвШЕКЫиаХКХЗДгІИќСщУєЁЃ |
жЌЗОДњаЛ | жЌЗОЖЏдБдіЧПЃКЂйМЄЫиУєИааджЌЗОУИБЛМЄЛюЃЌжЌЗОзщжЏЪЭЗХДѓСПгЮРыжЌЗОЫсШыбЊЃЛЂкИЮдржЌЗОЫсбѕЛЏгыЭЊЬхЩњГЩЃКжЌЗОЫсдкИЮдрІТ-бѕЛЏВњЩњввѕЃИЈУИAЃЌНјЖјКЯГЩЭЊЬхЃЌЮЊДѓФдЁЂаФдрЕШЬсЙЉЬцДњШМСЯЃЛЂлФмСПЕзЮяЧаЛЛЃКЩэЬхДгжївЊШМЩеЦЯЬбЬЧзЊЮЊжївЊШМЩежЌЗОЫсКЭЭЊЬхЁЃ |
ЕААзжЪДњаЛ | ЂйГѕЦкЕААзжЪЗжНтдіМгЃКЬсЙЉЩњЬЧАБЛљЫсЃЌПЩФмЕМжТМЁШтСїЪЇЃЈКѓЦкЫцЭЊЬхДњаЛдіМгКЭЩњГЄМЄЫиЩ§ИпЖјМѕЛКЃЉЃЛЂкКѓЦкЕААзжЪБЃЛЄЃКЭЊЬхБОЩэгаНкЕЊаЇгІЃЌЧвГЄЦкЪЪгІКѓЕААзжЪЗжНтТЪЛиЙщЛљЯпЁЃ |
ФмСПИагІгызЊЛЏ | ЂйAMPKЭЈТЗМЄЛюЃКЯИАћФмСПЁАДЋИаЦїЁБAMPKдкATP/AMPБШТЪЯТНЕЪБМЄЛюЃЌДйНјжЌЗОЫсбѕЛЏЁЂЦЯЬбЬЧЩуШЁЃЌВЂвжжЦКЯГЩДњаЛЃЛЂкSirtuinsМвзхМЄЛюЃКвРРЕNAD⁺ЕФШЅввѕЃЛЏУИSIRT1ЕШБЛМЄЛюЃЌдіЧПЯпСЃЬхЙІФмЁЂздЪЩКЭгІМЄЕжПЙЃЛЂлmTORЭЈТЗвжжЦЃКЩњГЄЯрЙиЕФКЯГЩДњаЛЭЈТЗБЛвжжЦЃЌгыздЪЩМЄЛюКЭЪйУќбгГЄЯрЙиЁЃ |
2. ећКЯадЩњРэбЇгАЯь
ЛљгкЩЯЪіДњаЛжиБрГЬЃЌМЂЖіСЦЗЈВњЩњЖрЯЕЭГгАЯьЃК
ЃЈ1ЃЉЧБдквцДІ
ЬхжигыЩэЬхГЩЗжЃКДйНјМѕжЌЃЌгШЦфдкМѕЩйФкдржЌЗОЗНУцаЇЙћЯджјЁЃ
ДњаЛНЁПЕЃКИФЩЦвШЕКЫиЕжПЙЃЌНЕЕЭПеИЙбЊЬЧЁЂвШЕКЫиКЭИЪгЭШ§ѕЅЫЎЦНЃЌПЩФмИФЩЦбЊбЙЁЃ
ЯИАћаоИДгыздЪЩЃКетЪЧЦфКЫаФвцДІжЎвЛЁЃздЪЩБЛМЄЛюЃЌЯИАћФмИќгааЇЕиЧхГ§ЪмЫ№ЕФЕААзжЪКЭЯИАћЦїЃЈШчЙІФмЪЇЕїЕФЯпСЃЬхЃЉЃЌЪЕЯжЁАЯИАћДѓЩЈГ§ЁБЃЌетПЩФмбгЛКЫЅРЯВЂНЕЕЭФГаЉМВВЁЗчЯеЁЃ
ДѓФдгыЩёОЃКЭЊЬхЪЧДѓФдЕФИпаЇШМСЯЃЌЧвПЩФмдіМгФддДадЩёОгЊбјвђзгЃЌОпгаЩёОБЃЛЄЧБСІЃЌЛђФмИФЩЦЧщаїКЭШЯжЊЙІФмЁЃ
ПЙбзгыгІМЄЕжПЙЃКПЩНЕЕЭШЋЩэТ§адбзжЂЫЎЦНЃЌВЂЭЈЙ§МЄЛюЯИАћгІМЄЕжПЙЭЈТЗЃЈШчNRF2ЃЉдіЧПећЬхЕжПЙСІЁЃ
ЃЈ2ЃЉЗчЯегыПМСП
ГѕЦкВЛЪЪЃКМЂЖіИаЁЂЭЗЭДЁЂЗІСІЁЂвзХЕШЁЃ
гЊбјВЛСМЗчЯеЃКШчФЃЪНЩшМЦВЛЕБЛђЪГЮяжЪСПВЛИпЃЌПЩФмЕМжТЮЌЩњЫиЁЂПѓЮяжЪЛђЕААзжЪЩуШыВЛзуЁЃ
МЁШтСїЪЇЃКгШЦфдкЕААзжЪЩуШыВЛзуЛђбЕСЗВЛЕБЕФЧщПіЯТЁЃ
ВЛЪЪгУШЫШКЃКдаИОЁЂВИШщЦкХЎадЁЂЮДГЩФъШЫЁЂгаНјЪГеЯАВЁЪЗепЁЂЬхжиЙ§ЧсепЁЂвдМАФГаЉТ§адВЁЛМепЃЈШчЭэЦкЬЧФђВЁЁЂбЯжиИЮЩіЙІФмВЛШЋЃЉашдкзЈвЕжИЕМЯТНјааЛђБмУтЁЃ
3. вЛжжДњаЛгІМЄдД
БОжЪЩЯЃЌЪЪЖШЕФМЂЖіСЦЗЈЪЧвЛжжгавцЕФДњаЛадгІМЄЁЃЫќЭЈЙ§днЪБГЗГ§ФмСПЙЉгІЃЌЦШЪЙЩэЬхЧаЛЛжСвЛжжИќЙХРЯЁЂИќСщЛюЕФДњаЛФЃЪНЃЌДгЖјМЄЗЂСЫвЛЯЕСаБЃЪиЕФЯИАћаоИДКЭЪЪгІадЗДгІЁЃЦфаЇЙћШЁОігкФЃЪНЁЂЪБГЄЁЂИіЬхНЁПЕзДПіМАгЊбјжЪСПЁЃ
етдйДЮгЁжЄСЫЩњЮяФмбЇдРэЃКЩњУќЪЧвЛИіЖЏЬЌЕФФмСПЦНКтЯЕЭГЃЌЦфЖдФмСПЙЉгІЕФБфЛЏЛсВњЩњЩюдЖЖјЯЕЭГадЕФЪЪгІгыжиЫмЁЃ
ЮхЁЂЩёОЭЫааадМВВЁЃКАЂЖћДФКЃФЌВЁЁЂХСН№ЩВЁжаЕФЯпСЃЬхЙІФмеЯА
ЃЈЮДЭъД§ајЃЉ
https://blog.sciencenet.cn/blog-279293-1515393.html
ЩЯвЛЦЊЃКЩњЮяФмРэТлЕФгІгУЧАОАЃЈ1ЃЉ
ЯТвЛЦЊЃКЩњЮяФмРэТлЕФгІгУЧАОАЃЈ3ЃЉ
ШЋВПзїепЕФОЋбЁВЉЮФ
- • ЛюЛЏЪЏРяЕФЁАгФЛсЁБЃК20грвкФъЧАФЧДЮИФБфЕиЧђФЃЪНЕФЁАЕквЛРрНгДЅЁБ
- • ДггуЕНШЫЁЊЁЊжьУєдКЪПЬНУиЮвУЧЕФЁАгузцЯШЁБ
- • ЪЕжЄЯћЛЏЕФЛЏбЇЙ§ГЬЃКРзАТУзЖћгыЫЙХСРМдњФсЕФЙБЯз
- • ЁАзЊЛљвђЫЎЕОЭѕЁБЁЊЁЊЁАН№ЫыНБЁБЛёЕУепеХЦєЗЂдКЪПЕФЙЪЪТ
- • геЕМЗжЛЏЁЊЁЊЭѕеёвхдКЪПЗЂЯжШЋЗДЪНЮЌМзЫсжЮСЦбЊАЉ
- • жеНсЁАМЙЛвЁБЁЊЁЊЙЫЗНжлдКЪПгыжаЙњЬЧЭшЕФЙЪЪТ