博文
免疫学基础
|
2000多年前,人类就发现,在瘟疫流行中受到感染而康复的人,对这种疾病的再次感染具有抵抗力,称为免疫(immunity)。Immunity这个词来自罗马时代的拉丁文“immunitas”,原意为豁免徭役或兵役,后引申为对疾病尤其是传染性疾病的免疫力。
免疫分为固有免疫/先天性免疫/非特异性免疫(innate immunity; natural immunity; native immunity; non-specific immunity)和适应性免疫/获得性免疫/特异性免疫(adaptive immunity; acquired immunity; specific immunity)两大类。
固有免疫是生物在长期进化中逐渐形成的,是机体抵御病原体入侵的第一道防线。参与固有免疫的细胞有单核/巨噬细胞、树突状细胞、粒细胞、NK细胞和NKT细胞等。
适应性免疫包括体液免疫(humoral immunity)和细胞介导的免疫即细胞免疫(cell-mediated immunity;cellular immunity)。体液免疫由B细胞产生的抗体介导,主要针对胞外病原体和毒素;细胞免疫由T细胞介导,主要针对胞内病原体(如胞内寄生菌和病毒等)。

研究历史:
1957年,Bruce Glick发现切除鸡的富含淋巴细胞的腔上囊(也称法氏囊),导致抗体产生缺陷,遂将此类淋巴细胞称为腔上囊依赖的淋巴细胞,简称为B淋巴细胞或B细胞(B为腔上囊Bursa的首字母)。1961年,Jacques Miller采用新生期小鼠切除胸腺模型、Robert Good在临床上观察一新生儿先天性胸腺缺陷,都发现了外周血和淋巴器官中淋巴细胞数量减少,免疫功能明显缺陷,因此将依赖于胸腺发育的淋巴细胞称为T淋巴细胞或T细胞(T为胸腺thymus的首字母)。其后不久,其他的科学家进一步证实:T细胞负责细胞免疫(如移植排斥),B细胞负责体液免疫;T细胞和B细胞之间有协同作用。
20世纪70年代,在肿瘤免疫研究中发现了一群预先不需抗原刺激、在无抗体存在条件下即可杀伤肿瘤细胞的淋巴细胞,称为自然杀伤细胞(NK细胞)。1973年美国学者Ralph Steinman发现了树突状细胞,证实其是功能最强的抗原提呈细胞,能够有效刺激初始T细胞。单核细胞穿过内皮细胞进入组织脏器成为巨噬细胞,是同一个细胞谱系发育的不同阶段,提出了单核吞噬细胞系统(mono-phagocytic system,MPS),改变了以往的网状内皮细胞系统的概念。进一步研究发现,T细胞中的γδT细胞和NKT细胞以及B细胞中的B-1亚群主要参与固有免疫应答。

1957年,澳大利亚免疫学家Mac Farlane Burnet提出克隆选择学说(clonal selection theory),是免疫学发展史中最为重要的理论。该学说认为,全身的免疫细胞是由众多识别不同抗原的细胞克隆所组成,同一种克隆细胞表达相同的特异性受体,淋巴细胞识别抗原的多样性是机体接触抗原以前就预先形成的,是生物在长期进化中获得的。抗原侵入后,机体只是从免疫细胞库中选择出能识别这种抗原的相应的淋巴细胞克隆,并使其活化、增殖,扩增出许多具有相同特异性的子代细胞,产生大量特异性抗体,清除入侵的抗原。机体自身的组织抗原成分在胚胎期就被相应的细胞克隆所识别,这些细胞克隆产生特异性免疫耐受,赋予机体免疫系统区分“自己”和“非己”的能力。实际上,在胚胎期任何进入机体的抗原都将被视为自身成分而产生免疫耐受。
核心观点:
⑴抗体结构的多样性由体细胞突变产生;⑵已分化的免疫活性细胞只限于表达一种特异性,这一特异性以克隆扩增的形式在体内得以保存;⑶新分化的免疫活性细胞凡能够与自身的抗原发生反应者都受到抑制,这些克隆作为禁忌克隆而被清除;⑷在抗原激发下,成熟的免疫活性细胞增殖并转化为浆细胞而大量产生某一种抗体;⑸早期未被自身的抗原所清除的禁忌克隆是日后发生自身免疫病的原因。
虽然克隆选择学说的主要内容已经实验证实,可是并不是全部内容都是正确的。关于抗体的多样性问题,Burnet认为多样性来自体细胞突变。但是近年来发现免疫球蛋白分子的轻链和重链的可变区和恒定区由不同的基因片段编码,用分子杂交方法可以证明可变区基因片段和恒定区基因片段在胚胎细胞中并不邻接,可是在浆细胞中则是邻接的,这说明在免疫活性细胞的分化成熟过程中发生了染色体DNA的重排。由于这些基因片断为数众多,而且重排方式也是多样的,所以染色体重排足以造成大量的抗体种类,这些事实说明基因突变不是抗体分子多样性的主要原因。此外,免疫耐受性除了由于禁忌克隆的清除以外,还可能是由于具有免疫抑制功能的T淋巴细胞与其他淋巴细胞发生相互作用的结果。这些都是活跃的研究领域。
一、细胞免疫
细胞免疫(cellular immunity)是T细胞(CD4+或CD8+)借由释放淋巴因子而发挥免疫力的免疫。具体指T细胞受到抗原刺激后,增殖、分化、转化为致敏T细胞(也叫效应T细胞),当相同抗原再次进入机体的细胞中时,致敏T细胞(效应T细胞)对抗原的直接杀伤作用及致敏T细胞所释放的细胞因子的协同杀伤作用。
同体液免疫一样,细胞免疫的产生也分为感应、反应和效应三个阶段。其作用机制包括两种方式:
⑴致敏T细胞的直接杀伤作用。当致敏T细胞与带有相应抗原的靶细胞再次接触时,两者发生特异性结合,产生刺激作用,使靶细胞膜通透性发生改变,引起靶细胞内渗透压改变,靶细胞肿胀、溶解以致死亡。致敏T细胞在杀伤靶细胞过程中,本身未受伤害,可重新攻击其他靶细胞。参与这种作用的致敏T细胞,称为杀伤T细胞。
⑵通过淋巴因子相互配合、协同杀伤靶细胞。如皮肤反应因子可使血管通透性增高,使吞噬细胞易于从血管内游出;巨噬细胞趋化因子可招引相应的免疫细胞向抗原所在部位集中,以利于对抗原进行吞噬、杀伤、清除等。由于各种淋巴因子的协同作用,扩大了免疫效果,达到清除抗原异物的目的。
在抗感染免疫中,细胞免疫主要参与对胞内寄生的病原微生物的免疫应答及对肿瘤细胞的免疫应答,参与迟发型变态反应和自身免疫病的形成,参与移植排斥反应及对体液免疫的调节。也可以说,在抗感染免疫中,细胞免疫既是抗感染免疫的主要力量,参与免疫防护;又是导致免疫病理的重要因素。
T细胞是细胞免疫的主要细胞。其免疫源一般为:寄生原生动物、真菌、外来的细胞团块(eg:移植器官或被病毒感染的自身细胞)。细胞免疫也有记忆功能。 几乎所有的细胞表面都有MHC(主要组织相容性复合体),CD8+型T细胞能识别细胞表面的MHC-抗原复合物,识别后进行攻击。
根据功能不同T细胞可分为三类,其表面均有相应的受体,具有抗原特异性:细胞毒性T细胞(cytotoxic T cells,Tc或cytotoxic T lymphocyte,CTL)、辅助性T细胞(helper T cells,Th)、抑制性T细胞(suppressor T cells,Ts或regulatory T cells,Treg)。
Tc细胞:作用是消灭外来病原。病毒感染细胞后,细胞表面呈现病毒表达的抗原,并结合到细胞表面的MHC分子的沟中,形成MHC-抗原结合物。被Tc细胞接触、识别后,Tc分泌穿孔素(perforin),使靶细胞溶解而死,病毒进入体液,被抗体消灭。癌变细胞也是Tc攻击目标,免疫功能低下的人易患癌症。
Th细胞:又称辅助性T细胞,对各种免疫细胞如Tc、Ts、B都有辅助作用,对于免疫具有重要作用。Th的受体能识别与MHC结合的外来抗原,刺激T淋巴细胞分化出Tc,刺激B细胞分化出浆细胞和记忆细胞。
Ts细胞:抑制性T细胞,只有在Th的刺激下才发生作用。在外来的抗原消灭殆尽时,降低免疫反应从而结束“战斗”。
在细胞免疫中蛋白类抗原由抗原提呈细胞(APC)处理成多肽,它与MHC结合并移至APC表面,产生活化TCR信号;而抗原与T淋巴细胞表面的有关受体结合产生第二膜信号(协同刺激信号)。在双信号刺激下,T淋巴细胞才能被激活,这就是Bretcher-Cohn双信号模式。T淋巴细胞被激活后转化为淋巴母细胞,并迅速增殖、分化,其中一部分在中途停下不再分化,成为记忆细胞;另一些细胞则成为致敏的淋巴细胞,其中Tc有杀伤力,使外源细胞破裂而死亡,Th细胞分泌白介素等细胞因子使Tc、 Mφ以及各种有吞噬能力的白细胞集中于外来细胞周围,将其胞彻底消灭。在这一反应即将结束时,Ts开始发挥作用,抑制其他淋巴细胞的作用,终止免疫反应。
记忆细胞不直接执行效应功能,留待再次遇到相同抗原刺激时,它将更迅速、更强烈地增殖分化为效应细胞,有少数记忆细胞再次分裂为记忆细胞,持久地执行特异性免疫功能。
二、体液免疫
体液免疫(humoral immunity),即以B细胞产生抗体来达到保护目的的免疫机制。
体液免疫的抗原多为相对分子质量在10,000以上的蛋白质和多糖大分子,病毒颗粒和细菌表面都带有不同的抗原,所以都能引起体液免疫。
抗原和BCR的种类都非常多,在体液免疫中B淋巴细胞的BCR直接与抗原结合。一种B淋巴细胞表面只有一种BCR。一种抗原侵入体内,只有带有与这种抗原互补的BCR的B淋巴细胞才能与之结合,只有受到抗原刺激的B淋巴细胞才能得以选择性扩增(克隆选择学说)。
第一步:B细胞表面的受体分子与互补的抗原分子结合后,活化、生长,并迅速分裂产生一个有同样免疫能力的细胞群——克隆(无性繁殖系,clone)。其中一部分成为浆细胞,产生抗体;一部分发展为记忆细胞(memory cell)。
第二步:需要巨噬细胞(Mφ)和Th细胞的参与。Mφ表面带有MHC分子,它们吞噬入侵的病原体,抗原分子经Mφ处理后表达在细胞膜上,夹在MHC分子的沟中。Th细胞表面带有不同的受体,能识别Mφ表面MHC-抗原结合物,并刺激结合抗原的B细胞的分化。这一步比第一步作用更强大。
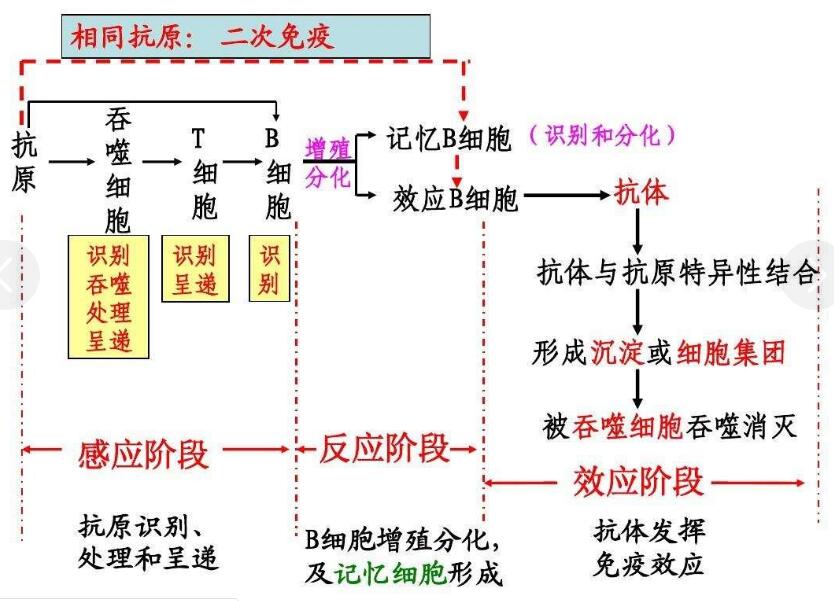
浆细胞:即效应B细胞,一般停留在各种淋巴结。每一个浆细胞每秒钟能产生2000个抗体,它们寿命很短,经几天大量产生抗体之后就死去,而抗体则进入血液循环发挥生理作用。浆细胞产生的抗体“Y”两短臂末端高变区与抗原结合,抗体的柄端(FC)可与吞噬细胞(如巨噬细胞)上的受体结合而使抗原-抗体复合物被吞噬。
记忆细胞:与二次免疫反应有关,记忆细胞也分泌抗体,它们寿命长、对抗原十分敏感,能“记住”入侵的抗原。当同样的抗原再次入侵时,能更快的做出反应,很快分裂产生新的浆细胞和新的记忆细胞,浆细胞再次产生抗体消灭抗原,这就是二次免疫反应,它比初次反应更快,也更强烈。
参考资料:搜狗搜索;《医学免疫学》第7版(人民卫生出版社,2018)
https://blog.sciencenet.cn/blog-3431904-1236832.html
上一篇:大科学家讲的小故事丛书推荐
下一篇:[转载]鸡蛋的产生过程